por Luis Daniel Fernádez | Ene 31, 2025 | Análisis de equipos
La tomografía por emisión de positrones (PET) es la técnica de diagnóstico por imágenes más reciente y moderna. Se trata de un procedimiento de medicina nuclear que surgió en la década de los 70 en Estados Unidos y se implantó en España en 1995. Para realizar una explotación de tomografía por emisión de positrones, se administra de forma intravenosa un material radioactivo, denominado radiofármaco, y posteriormente se realiza el diagnóstico utilizando un equipamiento específico: el tomógrafo PET.
Este dispositivo médico cuenta con una cámara especial que permite visualizar los órganos internos a nivel molecular y celular, ofreciendo información sobre la actividad metabólica de los tejidos del cuerpo. Desde el análisis del flujo sanguíneo, el consumo de oxígeno, el metabolismo de la glucosa y proteínas, el transporte de aminoácidos y la división celular hasta la detección de cambios bioquímicos.
En la técnica PET, la radioación se detecta tras administrar el radiofármaco. Para ello, se necesita un tiempo de espera de entre 30 y 60 minutos para que la sustancia haga efecto y se distribuya por el organismo del paciente correctamente. Esta prueba de diagnóstico de imagen se emplea para desarrollar un estudio metabólico del interior del organismo, por lo que proporciona un complemento a la información anatómica que ofrecen procedimientos como la tomografía axial computarizada (TAC) o la resonancia magnética.
Uno de los últimos avances en esta área ha sido el desarrollo de equipos híbridos que combinan dos tecnologías en un mismo equipamiento médico. En 1998, se empezó a utilizar en la práctica clínica el tomógrafo PET TAC, un equipo que incorpora la técnica PET junto al TAC. Un año antes, en 1997, se creó el dispositivo híbrido PET RM de la mano de Mardsen y Cherry, que combina las imágenes anatómicas que aporta la resonancia magnética con los datos bioquímicos del PET. Sin embargo, no fue hasta el 2009 cuando la marca Phillips desarrolló el primer sistema integrado.
En la actualidad, el empleo de la tomografía por emisión de positrones permite diagnosticar enfermedades en sus etapas más tempranas y, a su vez, analizar la respuesta del paciente a determinados tratamientos. Su capacidad para analizar cambios funcionales antes de que ocurran daños estructurales en el organismo hace que sea clave en el diagnóstico y seguimiento de múltiples patologías, especialmente en oncología, neurología y cardiología.
En el siguiente artículo, analizamos en qué consiste esta técnica diagnóstica y el equipamiento médico, las ventajas y desventajas, así como sus aplicaciones en la práctica clínica.
¿Cómo funciona la tomografía por emisión de positrones PET?
El diagnóstico de tomografía por emisión de positrones consta de un proceso formado por diferentes etapas, que analizamos a continuación:
1. Administración del radiofármaco
El primer paso en un estudio PET es la administración de una sustancia radiactiva, denominada radiofármaco o radiotrazador. Este compuesto se introduce en el organismo generalmente por vía intravenosa, aunque en algunos casos puede administrarse por inhalación o vía oral.
El radiofármaco PET más utilizado es la fluorodesoxiglucosa (FDG). Está formado por una molécula similar a la glucosa que está marcada con flúor-18, un isótopo radiactivo. El principal motivo de emplear FDG es que las células con alta actividad metabólica, como las cancerosas, consumen más glucosa que los tejidos normales. Esto permite que el radiofármaco se acumule en las zonas de mayor metabolismo celular, facilitando su detección.
2. Distribución y espera
Tras la administración del radiofármaco, el paciente debe permanecer en reposo entre 30 y 60 minutos para que la sustancia se distribuya adecuadamente por el organismo. Durante este tiempo, se recomienda que el paciente se mantenga tranquilo y evite hablar o moverse en exceso, ya que la actividad muscular podría alterar la captación del radiotrazador y afectar la calidad de las imágenes.
3. Posicionamiento del paciente
Una vez que el radiofármaco ha sido absorbido por los tejidos, el paciente es colocado sobre una camilla deslizante que lo introduce en el interior del tomógrafo PET. Este equipo consta de un anillo de detectores que rodea al paciente y es capaz de registrar la radiación emitida por el radiofármaco. El procedimiento tiene una duración de entre 15 y 45 minutos, en función del tipo de estudio que se realice.
4. Diagnóstico mediante el tomógrafo PET
El radiofármaco inyectado en el paciente emite positrones, que chocan con los electrones del cuerpo, generando dos fotones gamma en direcciones opuestas. Los detectores del tomógrafo PET captan estos fotones gamma y registran la ubicación exacta de cada emisión. Posteriormente, el equipo médico se encarga de reconstruir una imagen tomográfica detallada con las zonas donde el radiofármaco se ha acumulado, reflejando la actividad metabólica de los tejidos y órganos.
5. Procesamiento y reconstrucción de imágenes
Una vez recopilados los datos, un software especializado procesa la información y genera imágenes tridimensionales de la distribución del radiofármaco en el cuerpo del paciente. Estas imágenes muestran las áreas con mayor actividad metabólica (hipercaptación) en colores más brillantes, mientras que las zonas con menor metabolismo aparecen con tonalidades más oscuras. Este mapa de actividad permite a los médicos identificar con precisión anomalías como tumores malignos, enfermedades neurodegenerativas o afecciones cardíacas.
6. Análisis e interpretación de resultados
Finalmente, los especialistas en radiología o medicina nuclear analizan las imágenes obtenidas para emitir un diagnóstico. Dependiendo del caso, la exploración PET puede combinarse con otras técnicas de imagen, como la tomografía computarizada (TAC) o la resonancia magnética (RM), así como utilizar equipos híbribos. Con ello, se podrá obtener una visión más completa de la anatomía y de la función de los órganos.
Fuente || Canva
Ventajas de la tomografía por emisión de positrones
La tomografía por emisión de positrones (PET) es una técnica de diagnóstico por imagen altamente avanzada que presenta los siguientes beneficios:
Detección precoz de enfermedades
Permite identificar anomalías metabólicas antes de que se produzcan cambios estructurales visibles en otras pruebas de imagen, lo que facilita el diagnóstico precoz de enfermedades. Entre ellas, el cáncer, el Alzheimer y enfermedades cardíacas.
Evaluación funcional en tiempo real
A diferencia de la tomografía computarizada (TAC) o la resonancia magnética (RM), que solo analizan la anatomía, la PET proporciona información sobre cómo funcionan los tejidos y órganos a nivel celular y molecular.
Técnica eficaz para detectar cáncer y metástasis
La PET es una de las herramientas más eficaces para la detección y localización del cáncer y sus metástasis, permitiendo conocer la extensión de la enfermedad y planificar el tratamiento adecuado.
Monitoreo de la respuesta al tratamiento
Se trata de una técnica diagnóstica que se utiliza para evaluar cómo está respondiendo un paciente a tratamientos de quimioterapia, radioterapia o inmunoterapia. De este modo, posibilita la realización de ajustes en la estrategia terapéutica en tiempo real.
Tecnología combinada para mayor precisión
La utilización de equipamientos híbridos permiten obtener información anatómica y funcional al mismo tiempo. En la actualidad, los equipos PET-TAC y PET-RM ofrecen los beneficios de utilizar dos técnicas en un solo estudio. Su utilización ayuda a mejorar la precisión diagnóstica y reducir la dosis de radiación que recibe el paciente hasta en un 50 %.
Desventajas de la tomografía por emisión de positrones
Sin embargo, también cuenta con una serie de limitaciones que es importante analizar:
Exposición a radiación ionizante
La técnica PET utiliza radiofármacos radiactivos que exponen al paciente a radiación ionizante. Aunque sus dosis son bajas y seguras, la cantidad de radiación incrementa de forma significativa cuando se utilizan varias técnicas diagnósticas.
Coste elevado y disponibilidad limitada
Es una técnica costosa debido a que se necesitan equipos especializados y el uso de radiofármacos. Estas sustancias requieren de una distribución rápida para no perder efectividad. Por tanto, una de sus desventajas es que limita la disponibilidad en determinados hospitales y regiones.
Tiempo de espera y duración del estudio
Antes de realizar la exploración PET, el paciente debe esperar entre 30 y 60 minutos tras la inyección del radiofármaco. De este modo, en comparación con otras técnicas de diagnóstico, el tiempo de espera incrementa la duración de la prueba.
Interpretación compleja de las imágenes
Las imágenes médicas obtenidas pueden ser difíciles de interpretar, ya que no toda la captación elevada de glucosa indica anomalías. Por tanto, se requieren pruebas alternativas para tener un diagnóstico más preciso.
Usos y aplicaciones clínicas
La tomografía por emisión de positrones se utiliza en diferentes especialidades médicas, concretamente en oncología, neurología y cardiología. ¿Cuáles son sus principales usos en la práctica clínica?
Oncología
- Detección temprana de tumores malignos.
- Identificación de metástasis y evaluación de la diseminación del cáncer.
- Valoración de la respuesta al tratamiento con quimioterapia o radioterapia.
- Diferenciación entre tumores benignos y malignos.
Neurología
- Diagnóstico temprano de enfermedades neurodegenerativas como Alzheimer y Parkinson.
- Localización de focos epilépticos en pacientes con epilepsia resistente a tratamientos.
- Evaluación de enfermedades psiquiátricas y trastornos neurocognitivos.
Cardiología
- Determinación de la viabilidad del músculo cardíaco en pacientes con infarto de miocardio.
- Evaluación del flujo sanguíneo y función cardíaca en enfermedades isquémicas.
Otras aplicaciones médicas
- Diagnóstico de enfermedades endocrinas, como trastornos de la glándula suprarrenal.
- Detección de infecciones y enfermedades inflamatorias crónicas.
- Evaluación de patologías gastrointestinales con afectación metabólica.
Conclusión
Tras analizar el funcionamiento de la tomografía por emisión de positrones (PET), podemos destacar que es una herramienta fundamental en la medicina nuclear para detectar enfermedades en sus etapas iniciales y evaluar la función metabólica de los diferentes órganos y tejidos.
¿Quieres obtener más información acerca de los equipos PET? Contacta con nosotros y te ofrecemos un asesoramiento personalizado para analizar el equipo médico que necesitas en tu clínica u hospital.
Contactar con 4D
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.


por Kiko Ramos | Ene 24, 2025 | IA en medicina
El uso de la Inteligencia Artificial (IA) está transformando la atención médica en laboratorios, clínicas y hospitales. Mediante el uso de la tecnología, se puede mejorar la atención al paciente, optimizar los procesos de análisis de laboratorio y diagnóstico por imágenes, así como ofrecer una gestión hospitalaria más eficiente.
La inteligencia artificial utiliza diversos algoritmos que permiten llevar a cabo procesos de razonamiento de alta complejidad, automatizando muchas tareas y funciones. El empleo de la IA en medicina proporciona múltiples beneficios y tiene un papel clave en la implementación de métodos de prevención y diagnóstico de enfermedades, búsqueda de tratamientos novedosos y mejoras en el pronóstico de los pacientes.
En el siguiente artículo, exponemos cuál es el proceso para implementar soluciones de Inteligencia Artificial en laboratorios, clínicas y hospitales y las diferentes aplicaciones que existen en la actualidad.
Cómo implementar la IA en el análisis de laboratorio y hospitales
Antes de empezar a utilizar la inteligencia artificial en el entorno clínico, es importante tener una estrategia bien definida y estructurada que integre la tecnología junto con el correcto desarrollo del proceso. Estos son los principales pasos para implementar la IA de manera efectiva:
1. Definir los principales objetivos
El primer paso es establecer los objetivos que se quieren obtener con la integración de la IA en el centro sanitario. Entre ellos, podemos destacar:
- Reducción de los tiempos de diagnóstico.
- Personalizar tratamientos.
- Optimizar la gestión de recursos.
- Mejorar la experiencia y la atención al paciente.
Al establecer unas metas claras, se podrán aportar soluciones específicas utilizando la inteligencia artificial, lo que permitirá optimizar la gestión sanitaria y ahorrar tiempo y recursos.
2. Analizar las debilidades y necesidades
Una vez se hayan marcado los principales objetivos, es fundamental realizar un diagnóstico completo del laboratorio, clínica u hospital para analizar sus puntos débiles. En este análisis, se debe incluir la revisión de los flujos de trabajo actuales, la identificación de los principales problemas y las áreas que tienen una mayor carga administrativa o técnica.
Por otro lado, también es importante involucrar al personal médico, administrativo y técnico en este proceso, ya que sus experiencias diarias proporcionan una visión más precisa de las necesidades reales. Mediante un enfoque colaborativo, las soluciones de IA estarán alineadas con los retos específicos que tenga la organización.
3. Seleccionar las herramientas y soluciones de IA adecuadas
Posteriormente, se deben seleccionar las tecnologías de inteligencia artificial que mejor se adapten al área hospitalaria. Las herramientas de IA están revolucionando el sector sanitario, especialmente en hospitales y laboratorios, al mejorar la precisión en los diagnósticos, incrementar la eficiencia operativa y ofrecer una mejora atención sanitaria. En este proceso, es importante investigar las opciones disponibles en el mercado y trabajar con proveedores especializados en tecnología sanitaria.
4. Garantizar una correcta integración en el ecosistema sanitario
Para que la implementación de la IA sea exitosa, es crucial que las nuevas tecnologías se integren con los sistemas que se estaban utilizando anteriormente. Algunas de las herramientas que podemos destacar son los softwares de gestión hospitalaria y su vinculación con equipamientos médicos, así como el sistema RIS y el sistema PACS.
Uno de los aspectos esenciales para lograr una correcta integración es el concepto de interoperabilidad. Hace referencia a la importancia de que los sistemas sean compatibles y capaces de compartir información para que se pueda trabajar de manera coordinada y conjunta en los diferentes procesos. Por ello, antes de aplicar el uso de la inteligencia artificial, se debe revisar que los sistemas que se van a utilizar son compatibles entre ellos.
5. Capacitar al personal
Otro de los elementos a tener en cuenta es aportar una formación adecuada al personal que trabajará con estas tecnologías. Esto incluye tanto al personal médico como administrativo, ya que serán los encargados de gestionar las herramientas, interpretar los datos proporcionados por la IA y aprovecharlas al máximo en su día a día.
Además, se debe fomentar una cultura de confianza en la tecnología, destacando que la IA no va a reemplazar a los profesionales, sino que es una herramienta que complementa y mejora su trabajo. Con ello, se podrá asegurar una correcta transición hacia la aplicación de nuevos procesos e innovaciones.
6. Garantizar la seguridad y la privacidad de los datos
El manejo de datos médicos implica una gran responsabilidad en términos de seguridad y privacidad. La implementación de IA debe cumplir con las normativas locales e internacionales, como el Reglamento General de Protección de Datos (RGPD) en Europa. De este modo, se podrá garantizar que la información de los pacientes está protegida en todo momento.
Entre las principales medidas, se incluye la correcta encriptación de datos, una autenticación de los usuarios y la anonimización de la información siempre que sea posible. Además, es crucial realizar auditorías regulares para identificar y corregir posibles vulnerabilidades en los sistemas.
7. Realizar una implementación de manera escalonada
Introducir la IA de forma gradual es una estrategia fundamental para minimizar las interrupciones en las operaciones diarias y facilitar la adaptación del personal. Se puede comenzar con un proyecto piloto en una unidad específica, como radiología, y evaluar su impacto antes de extender la implementación a otras áreas.
Durante esta fase, es importante recoger feedback del personal y ajustar las herramientas según sus necesidades y sugerencias. A través de este enfoque escalonado, se podrán realizar mejoras de forma progresiva y lograr una adecuada adopción de las nuevas herramientas de inteligencia artificial.
8. Monitorear y medir resultados
La implementación de la IA debe estar acompañada de un monitoreo continuo para garantizar que las soluciones estén cumpliendo con los objetivos establecidos. Esto implica definir indicadores clave de rendimiento (KPI), como la reducción en el tiempo de diagnóstico, el aumento en la eficiencia operativa o la mejora en la satisfacción del paciente. Evaluar regularmente estos resultados permitirá identificar áreas de mejora y ajustar las estrategias según sea necesario, aprovechando al máximo los beneficios que aporta la inteligencia artificial en el ámbito sanitario.
9. Promover la innovación continua
La implementación de la IA no es una acción aislada, sino un proceso continuo. La tecnología es un sector que está en constante evolución. Por ello, es importante conocer las nuevas herramientas y métodos en el área de la salud para poder aplicar futuras mejoras. Para garantizar que una institución médica apueste por la innovación y sea competitiva en su sector, se pueden impulsar diversas acciones. Entre ellas, podemos destacar:
- Fomentar una cultura de innovación entre el personal.
- Participar en programas de investigación.
- Colaborar con universidades o empresas tecnológicas.
- Implementar nuevas herramientas y métodos.
Soluciones de inteligencia artificial para análisis de laboratorio, clínicas y hospitales

Fuente || Freepik
¿Qué tipo de soluciones se pueden implementar para optimizar la gestión clínica y hospitalaria?
Software con inteligencia artificial
Mediante el uso de un software IA, en una misma plataforma se pueden almacenar las imágenes médicas generadas en los estudios de diagnóstico por imágenes, gestionar datos de pacientes en tiempo real, generar informes automatizados y realizar comparativas de estudios actuales con imágenes médicas anteriores.
Diagnóstico por imagen asistido por IA
Los equipos médicos actuales pueden integrar softwares de diagnóstico por imagen con IA. Estos sistemas emplean algoritmos avanzados que permiten identificar anomalías y enfermedades de forma temprana, mejorar la precisión diagnóstica y reducir el tiempo de análisis. Se pueden utilizar para diferentes tipos de equipos: desde rayos X, tomografías computarizadas o TAC, ecografías y mamografías hasta resonancias magnéticas.
Agentes virtuales para análisis de laboratorio y centros hospitalarios
Un agente virtual proporciona la automatización de diferentes tareas, por lo que se puede implementar en el sector sanitario para optimizar la gestión de centros médicos, clínicas y laboratorios. A través de una plataforma de inteligencia artificial como Serenity Star AI, se pueden implementar chatbots y asistentes virtuales que ofrecen soporte a los pacientes durante las 24 horas al día, mejorando la atención al cliente. Entre sus ventajas, destaca por proporcionar información instantánea sobre los servicios hospitalarios, resolver consultas de los pacientes, guiar al paciente en la búsqueda de especialistas y gestionar citas y otros trámites administrativos.
El uso de agentes virtuales también ofrece otras funciones muy útiles en la investigación y en la gestión hospitalaria. Permiten el análisis de datos médicos complejos con elevada precisión, lo que permite acelerar la realización de estudios médicos y desarrollar mejoras e innovaciones en ámbitos como la investigación y el análisis de laboratorio.
Automatización de procesos en laboratorios
Existen sistemas de IA que permiten automatizar muchas funciones en los procesos de análisis de laboratorio. Desde la realización y análisis de pruebas clínicas hasta la gestión de inventarios y la implementación de mejoras en los controles de calidad. Su uso ayuda a reducir los errores humanos, incrementar la eficiencia operativa y reducir el tiempo procesamiento de los estudios.
Robots quirúrgicos asistidos por IA
En el campo de la cirugía y la radiología intervencionista, la IA y los sistemas robóticos están marcando un antes y un después. El empleo de robots quirúrgicos asistidos por IA, como Da Vinci, ayudan a realizar procedimientos más precisos y menos invasivos, disminuir el riesgo quirúrgico y reducir los tiempos de recuperación de los pacientes.
A su vez, otro de los avances más destacados en este ámbito es la creación de modelos de simulación quirúrgica para planificar, practicar y perfeccionar los procedimientos antes de realizarlos en la práctica clínica.
Avances en telemedicina: Uso de equipos médicos portátiles y que integran la IA
Entre las últimas innovaciones, podemos destacar el desarrollo de equipos médicos portátiles y que integran la IA. Su uso ofrece una monitorización continua de los pacientes fuera del entorno hospitalario, logrando grandes avances en telemedicina.
La telemedicina es una de las áreas más destacadas de la innovación médica, ya que permite asistir a personas con enfermedades crónicas de forma remota y llegar a regiones donde no disponen de todos los servicios médicos. De este modo, sin importar la ubicación del especialista, se pueden realizar diagnósticos rápidos y precisos.
Conclusión
Implementar la inteligencia artificial en laboratorios, clínicas y hospitales es un proceso que requiere planificación, colaboración y una visión estratégica. Desde la identificación de necesidades hasta el monitoreo de resultados, cada paso es crucial para garantizar que la IA se integre de manera efectiva y genere beneficios tangibles. Con una ejecución adecuada, la IA puede transformar la atención médica, mejorando la calidad del servicio, optimizando recursos y marcando el comienzo de una nueva era en la gestión de la salud.
¿Necesitas más información sobre soluciones de software para radiodiagnóstico? Contacta con nosotros para implantar la IA en el entorno hospitalario.
Contactar con 4D
Bibliografía
Castro Beltrán, J., Vivas Gamboa, R. C., & Caicedo, J. (2023). La inteligencia artificial en medicina: Una revisión narrativa sobre avances, aplicaciones y limitaciones.
Revista Médica de Risaralda, 29(2), 101–110. Recuperado de
https://ojs2.utp.edu.co/index.php/revistamedica/article/view/25606
Díez-Peña, E. (2023). La inteligencia artificial en medicina: presente y futuro. Revista Andaluza de Electrónica y Robótica Médica, 8(4), 30–37. Recuperado de https://www.rade.es/imageslib/PUBLICACIONES/ARTICULOS/V8N4%20-%2012%20-%20CON%20-%20DIEZ_IA%20medicina.pdf
Martínez-González, L. (2023). Aplicaciones y desafíos de la inteligencia artificial en el sector médico. Revista de Medicina y Salud, 15(3), 45–55. Recuperado de https://remus.unison.mx/index.php/remus_unison/article/view/178
Kiko Ramos
CEO de 4D Médica. Experto en comercialización y distribución de equipamiento médico.

por Kiko Ramos | Ene 17, 2025 | Análisis de equipos
La radioprotección es el conjunto de medidas, normas y prácticas destinadas a proteger tanto a las personas como el medio ambiente y el entorno de los efectos perjudiciales de la radiación ionizante. En el ámbito clínico, la radioprotección tiene como objetivo garantizar que el uso de la radiación en procedimientos diagnósticos y terapéuticos sea seguro para los pacientes y para el personal sanitario, minimizando los riesgos asociados.
¿Qué es la radioprotección?
La radiación ionizante es una herramienta fundamental en la medicina moderna. Se emplea en procedimientos de diagnóstico por imágenes que utilizan los rayos X, como la radiografía convencional, la radiología digital, la fluoroscopia, la tomografía computarizada (TAC) y la radiología intervencionista, una rama de la radiología que diagnostica y trata diversas patologías mediante procedimientos mínimamente invasivos. A su vez, también se utiliza en tratamientos de radioterapia, cuyo objetivo es la destrucción de células y tejidos tumorales mediante la radiación, y en la medicina nuclear.
Sin embargo, su uso indebido o excesivo puede tener consecuencias nocivas para la salud de las personas. Entre ellas, destacan los daños en los tejidos o el incremento del riesgo de cáncer a largo plazo. Por este motivo, tiene una gran importancia en el entorno clínico y requiere de una gestión adecuada. En este sentido, la disciplina de la Protección Radiológica, en la que trabajan profesionales como físicos, médicos, biólogos e ingenieros, actúa para que el desarrollo y la aplicación de tecnologías que utilizan radiaciones ionizantes sean seguras.
Principios básicos de la radioprotección
El Sistema de Protección Radiológica se basa en tres principios fundamentales que han sido establecidos por la Comisión Internacional de Protección Radiológica (ICRP):
1. Justificación
Todo procedimiento que implique el uso de radiación ionizante debe estar médicamente indicado. Esto significa que los beneficios del procedimiento deben superar claramente los riesgos asociados a la exposición radiológica.
2. Optimización (Principio ALARA)
La exposición debe mantenerse “tan baja como sea razonablemente posible”. Este principio recibe el nombre de ALARA por sus siglas en inglés y garantiza que se utilice la menor dosis necesaria para obtener resultados clínicos.
3. Limitación de dosis
Se deben establecer límites estrictos de dosis para proteger tanto al personal sanitario como a los pacientes, evitando que la exposición supere los niveles considerados seguros. Este principio se orienta a la protección de las personas que se exponen a fuentes de radiación.
Aplicación del Sistema de Protección Radiológica en el entorno clínico
En el entorno clínico, el Sistema de Protección Radiológica se aplica a través de un enfoque estructurado que incluye los siguientes aspectos:
Diseño y mantenimiento de las instalaciones
Las salas de rayos X, tomografías computarizadas o TAC y radioterapia deben estar equipadas con blindajes adecuados que minimicen la dispersión de la radiación. A su vez, resulta fundamental realizar inspecciones periódicas para garantizar el correcto funcionamiento de los equipos médicos y que no emitan una dosis de radiación innecesaria.
Control de calidad de los equipos
Se deben implementar programas de mantenimiento preventivo y calibración para asegurar que los equipos operan de forma eficiente dentro de los límites establecidos. Otro aspecto clave es incorporar tecnologías avanzadas que permitan ajustar automáticamente las dosis de radiación según las características del paciente. Para ello, el equipamiento médico de radiología digital permitirá optimizar la cantidad de radiación, incrementando la seguridad en el entorno sanitario, tanto para el personal médico como para los pacientes.
Formación del personal
Una de las estrategias para fomentar la radioprotección en el ámbito clínico es capacitar a los profesionales sanitarios sobre el uso seguro del equipamiento médico que emite ondas ionizantes y que, a su vez, tengan conocimiento sobre los tres principios de radioprotección. De este modo, a través de una adecuada formación, se podrá promover una cultura de seguridad que asegure la aplicación de buenas prácticas en el trabajo diario dentro del sector sanitario.
Medidas de protección radiológica
La protección radiológica en el entorno clínico es fundamental para garantizar la seguridad de los pacientes y del personal sanitario frente a los riesgos asociados a la radiación ionizante. Para ello, se implementan diversas estrategias y herramientas diseñadas para minimizar la exposición innecesaria, respetando los principios de justificación, optimización y limitación de dosis.
Protección del personal sanitario
El personal que trabaja en áreas donde se utiliza radiación ionizante debe estar adecuadamente protegido para evitar una exposición acumulativa que pueda representar un riesgo a largo plazo. Entre las principales medidas se incluyen:
- Equipos de protección personal (EPP): Los profesionales deben utilizar delantales plomados, protectores tiroideos, gafas plomadas y guantes que estén diseñados específicamente para reducir la exposición directa a la radiación.
- Monitoreo de dosis: Es obligatorio que el personal sanitario registre la cantidad de radiación acumulada. Este monitoreo permite asegurar que la dosis no supera los límites establecidos por las normativas vigentes.
- Rotación del personal: Para minimizar el tiempo de exposición, se organiza la rotación del personal en tareas que implican el manejo de equipos emisores de radiación. De esta forma, se distribuye equitativamente la carga de exposición.
Conoce nuestros equipos de protección de 4D Médica
Protección del paciente
Los pacientes también deben estar protegidos de la exposición innecesaria a la radiación, especialmente considerando que suelen estar expuestos de manera puntual pero con altas dosis en algunos procedimientos diagnósticos o terapéuticos. Las medidas más relevantes son:
- Colimación: Es fundamental limitar el área del cuerpo que se expone a la radiación, utilizando sistemas de colimación que enfoquen el haz de radiación solo en la zona de interés. Esto reduce la cantidad de tejido irradiado y, por ende, los riesgos asociados.
- Protocolos optimizados: Los equipos modernos permiten ajustar los parámetros de exposición (como la energía y el tiempo de radiación) según las características específicas de cada paciente. Con ello, se logra suministrar una dosis mínima sin comprometer la calidad de las imágenes médicas o el tratamiento.
- Control de repeticiones: Para evitar repeticiones innecesarias de estudios radiológicos, es esencial que el personal esté bien capacitado y que los equipos funcionen de manera óptima. Esto asegura que las imágenes obtenidas sean de calidad diagnóstica en el primer intento.
Señalización y delimitación de áreas
Las instalaciones que utilizan radiación ionizante deben contar con una correcta señalización y control de acceso para proteger a quienes no estén involucrados en los procedimientos. Estas medidas incluyen:
- Señalización: Se deben colocar carteles visibles que indiquen zonas de riesgo radiológico y los niveles de exposición, advirtiendo a las personas de la necesidad de utilizar protección adecuada o evitar la entrada.
- Delimitación de áreas: Se debe restringir el acceso a las áreas donde se emplea radiación ionizante. Su uso se debe limitar al personal autorizado, lo que permite evitar exposiciones accidentales de terceros o del público general.
Conclusión
La radioprotección en el entorno clínico es una responsabilidad compartida que requiere la colaboración de profesionales, pacientes y entidades reguladoras. Aplicar los principios y las medidas de protección no solo garantiza la seguridad, sino también mejora la calidad de la atención médica.
Si quieres obtener más información sobre equipos de protección u equipamientos de diagnóstico médico, puedes contactar con nosotros. Nuestro equipo de 4D te dará asesoramiento para buscar la mejor solución para tu clínica u hospital.
Contactar con 4D
Kiko Ramos
CEO de 4D Médica. Experto en comercialización y distribución de equipamiento médico.

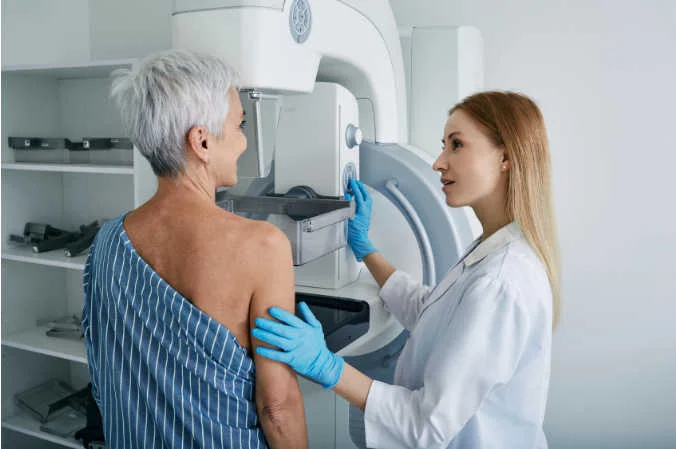
por Luis Daniel Fernádez | Ene 16, 2025 | Análisis de equipos
La mamografía es una técnica de diagnóstico por imágenes que utiliza un sistema de baja dosis de rayos X para examinar el interior de las mamas. Se trata de una prueba médica que consiste en la realización de una radiografía de los senos. A la hora de realizar una mamografía, se emplea un equipamiento específico: el mamógrafo.
Se trata de un equipo médico que está diseñado específicamente para capturar imágenes de rayos X con una alta resolución para detectar signos e irregularidades en el tejido mamario. El diseño y las diferentes partes de un equipo de mamografía permiten utilizar una dosis mínima de radiación durante la prueba, por lo que es un examen eficaz, rápido y seguro.
Los profesionales de la salud recurren a esta prueba para buscar signos tempranos de enfermedades en el tejido mamario. Entre ellas, el cáncer de mama. El examen de mamografía recibe el nombre de mamograma y tiene el principal objetivo de detectar anomalías, como tumores, quistes o microcalcificaciones en el seno. Analizamos, a continuación, en qué consiste la mamografía, el funcionamiento del mamógrafo y sus diferentes partes.
La mamografía: Qué es y tipos de mamografías
El uso del mamógrafo se utiliza como una herramienta de exploración para detectar de forma temprana el cáncer de mama en la mujer, tanto en aquellas mujeres que no tienen síntomas como para diagnosticar la presencia de anomalías en mujeres que perciben irregularidades en los senos. Un examen de mamografía o mamograma expone a la mujer a una pequeña dosis de radiación ionizante para generar imágenes médicas del interior de las mamas. Podemos diferenciar entre dos tipos de mamografías:
1. Mamografía de exploración o detección
Una mamografía de detección se realiza en mujeres que no presentan signos o síntomas de cáncer de mama. Este tipo de mamografías se deben realizar de manera periódica en las mujeres a partir de los 40 años como forma de prevención. Mediante la realización de esta prueba diagnóstica, se pueden detectar irregularidades en el tejido mamario, como tumores, quistes o microcalcificaciones. La detección de enfermedades mamarias en etapas precoces, especialmente el cáncer de mama, proporciona una serie de ventajas:
- Permite la identificación de tumores antes de que sean palpables o presenten síntomas visibles.
- Posibilita iniciar el tratamiento en las etapas iniciales, antes de que la enfermedad se haya propagado.
Según diferentes estudios, se ha comprobado que la realización de las mamografías de exploración disminuye las tasas de moralidad por cáncer de mama al detectar la enfermedad en fases tratables, aumentando las posibilidades de que el tratamiento sea exitoso.
2. Mamografía de diagnóstico
Se recurre a una mamografía de diagnóstico cuando una mujer presenta síntomas, como bultos, dolor, secreción o cambios en la piel del seno. También se utiliza cuando se detecta una anomalía en una mamografía de exploración o detección. Este tipo de examen permite estudiar la zona afectada con mayor detalle y, de este modo, identificar si la afección en los senos es benigna o maligna.
Funcionamiento del mamógrafo
El equipamiento médico que permite analizar el tejido mamario y la presencia de anomalías es el mamógrafo. Se trata de un equipo médico especializado que utiliza los rayos X para generar imágenes médicas del interior de los senos. El funcionamiento de un mamógrafo consta de diversas etapas:
1. Preparación de la paciente
El proceso comienza con la colocación de la paciente frente al mamógrafo. Durante la mamografía, un profesional del área de radiología posiciona la mama en una plataforma plana del equipo de mamografía, donde se comprimirá el seno gradualmente. El técnico especializado guiará a la paciente para asegurar una postura adecuada y realizar la prueba médica.
2. Compresión del seno
Una vez posicionado el seno, un compresor ajustable desciende para presionar el tejido mamario de forma suave, pero con firmeza.
3. Emisión de rayos X
El tubo de rayos X del mamógrafo emite un haz de radiación controlada que atraviesa el tejido mamario comprimido. Esta radiación es absorbida en mayor o menor medida según la densidad del tejido:
- Los tejidos densos, como tumores o microcalcificaciones, absorben más radiación. Se visualizan más claros y brillantes en las imágenes.
- En cambio, los tejidos grasos absorben menos radiación y aparecen más oscuros.
4. Captura de la imagen
La radiación que atraviesa el seno es captada por un detector que transforma los datos en una imagen digital o en una película radiográfica. Los mamógrafos modernos suelen contar con tecnología digital que permiten almacenar y procesar las imágenes en una computadora.
Posteriormente, estas imágenes médicas generadas se pueden integrar en el sistema RIS para automatizar la gestión de datos y la información de imágenes médicas, facilitando su análisis y comparación con estudios anteriores.
5. Variación de ángulos y vistas
Para garantizar una evaluación completa del tejido mamario, se capturan las imágenes desde diferentes ángulos. Las diferentes perspectivas ayudan a los médicos a identificar anomalías que podrían no ser visibles en una sola vista. Las vistas que se analizan en un estudio de mamografía son:
- Craneocaudal (CC): Se trata de una vista de arriba hacia abajo.
- Mediolateral oblicua (MLO): Este tipo de vista inclinada permite estudiar una mayor cantidad de tejido mamario, especialmente el cercano a la axila.
6. Análisis de las imágenes
Una vez obtenidas las imágenes, un radiólogo especializado revisa los resultados para encontrar posibles anomalías, como quistes, calcificaciones, tumores o cambios sospechosos en el tejido. En la actualidad, las imágenes digitales ofrecen muchas ventajas, ya que permiten ajustar el contraste y el brillo para mejorar la calidad de la imagen, obteniendo un diagnóstico más eficaz y preciso.
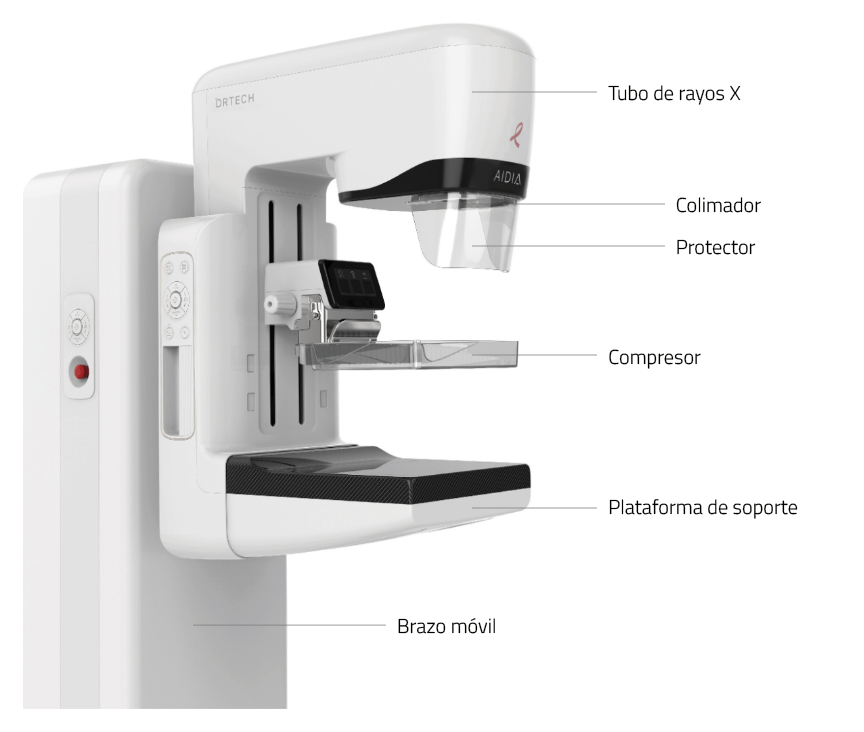
El mamógrafo: Partes y componentes
Un mamógrafo está compuesto por varios elementos que trabajan en conjunto para garantizar la obtención de imágenes claras y precisas. Cada componente tiene una función específica que contribuye a la calidad del diagnóstico y a la seguridad del procedimiento. ¿Cuáles son las principales partes de un equipo de mamografía?
1. Tubo de rayos X
El tubo de rayos X es el componente encargado de generar el haz de rayos X que atraviesa el tejido mamario y posteriormente producir imágenes de alta calidad. El mamógrafo utiliza unas dosis de radiación más bajas que las radiografías habituales. Esto se debe a que, como los rayos X no pasan por esta área fácilmente, el equipo de mamografía está diseñado con dos placas que comprimen y aplanan el seno para separar el tejido mamario. De este modo, se puede crear una imagen médica de mayor calidad y reducir la cantidad de radiación durante la realización del examen.
2. Compresor
El compresor es una placa móvil que desciende para presionar el seno contra la plataforma del mamógrafo. Su función es comprimir el tejido mamario con suavidad y firmeza, proporcionando las siguientes ventajas:
- Reducir el grosor del tejido mamario para mejorar la visualización de las estructuras internas.
- Minimizar la dispersión de los rayos X, mejorando la calidad de la imagen.
- Evitar imágenes borrosas causadas por el movimiento involuntario de la paciente.
- Permitir el uso de una dosis más baja de radiación, haciendo el procedimiento más seguro.
3. Plataforma de soporte
La plataforma de soporte es una superficie plana donde se coloca el seno durante la mamografía. Proporciona un punto de apoyo estable y firme, asegurando que el tejido mamario esté correctamente posicionado para obtener imágenes nítidas y detalladas.
4. Detector
El detector es el componente que captura la radiación que atraviesa el tejido mamario y la convierte en una imagen. Según el tipo de mamógrafo, este puede ser de diferentes tipos:
- Digital: Convierte los rayos X en datos electrónicos que se procesan y almacenan en una computadora, facilitando un análisis detallado y rápido.
- Película radiográfica: Este tipo de detector se utiliza en los mamógrafos analógicos, donde la imagen se imprime en una película especial.
5. Colimador
El colimador es una estructura que dirige y limita el haz de rayos X hacia la zona específica del seno que necesita ser examinada. Este componente evita que otras áreas del cuerpo reciban radiación innecesaria, haciendo el procedimiento más seguro.
6. Generador de alta tensión
El generador de alta tensión es el responsable de suministrar la energía necesaria para que el tubo de rayos X funcione correctamente. Regula la intensidad y la duración de los rayos X, adaptándose a las necesidades de cada exploración.
7. Estación de control
La estación de control es el panel o computadora desde donde el técnico opera el mamógrafo. Permite ajustar los parámetros del examen, como la intensidad de los rayos X, el ángulo de la toma y el almacenamiento de las imágenes. También garantiza que el procedimiento se realice de manera precisa y personalizada para cada paciente.
8. Sistema de posicionamiento
El sistema de posicionamiento incluye mecanismos que permiten ajustar la altura, inclinación y ángulo del mamógrafo, adaptándolo a las características físicas de cada paciente. Este sistema facilita la obtención de imágenes desde diferentes perspectivas, obteniendo un análisis completo del tejido mamario.
9. Software de procesamiento de imágenes
En los mamógrafos digitales, el software de procesamiento de imágenes médicas es una herramienta avanzada que mejora la calidad de las imágenes capturadas. Permite ajustar el contraste, el brillo y otros parámetros para resaltar detalles específicos, así como comparar imágenes actuales con estudios previos, facilitando un diagnóstico más preciso.
10. Sistema de seguridad
El mamógrafo está equipado con un sistema de seguridad que garantiza que la exposición a la radiación sea mínima y segura para la paciente. Además, algunos dispositivos cuentan con sensores que detienen automáticamente el procedimiento si se detecta algún problema técnico o de posicionamiento.
Ventajas del uso del mamógrafo
El mamógrafo es un dispositivo médico esencial para la detección, el diagnóstico y el seguimiento de enfermedades mamarias, especialmente el cáncer de mama. Su uso no solo permite identificar anomalías de manera precoz, sino que también contribuye a la planificación de tratamientos más efectivos. ¿Cuáles son sus principales ventajas?
Prevención y detección temprana de enfermedades
El mamógrafo es capaz de identificar anomalías en el tejido mamario en etapas iniciales o incluso antes de que los síntomas y señales sean visibles. La detección temprana es clave para aumentar significativamente las posibilidades de éxito en el tratamiento, ya que permite abordar la enfermedad antes de que se desarrolle de manera avanzada.
A su vez, la realización de mamografías de forma periodica es una estrategia fundamental para la prevención del cáncer de mama en la mujer. Al detectar el cáncer de mama en sus etapas iniciales, se contribuye a reducir la mortalidad asociada a esta enfermedad y mejora la calidad de vida de las pacientes.
Procedimiento no invasivo, rápido y seguro
La mamografía es un procedimiento diagnóstico no invasivo que utiliza una dosis mínima de rayos X, cumpliendo con estrictas normas de seguridad. El examen de mamografía es rápido y eficiente. Suele tener una duración de entre 10 y 30 minutos, en función del tipo de mamografía que se realice:
- Las mamografías de exploración o detección: Su duración es entre 10 y 20 minutos.
- Las mamografías diagnósticas: Tienen una mayor duración, entre 15 y 30 minutos, ya que incluyen diferentes vistas e imágenes para analizar el área de forma específica.
Imágenes de alta precisión
Los mamógrafos modernos, especialmente los digitales y los que utilizan tecnología 3D (tomosíntesis), proporcionan imágenes de alta resolución que permiten analizar el tejido mamario con gran detalle. Esta precisión facilita la detección de irregularidades pequeñas o sutiles y mejora la diferenciación entre tejidos normales y anomalías, reduciendo la probabilidad de falsos positivos o negativos.
Personalización del examen
El diseño del mamógrafo permite adaptar el procedimiento a las características individuales de cada paciente. Se pueden ajustar desde los parámetros de exposición, la intensidad de los rayos X, el ángulo de las tomas y el nivel de compresión. Todo ello permite generar imágenes médicas con una alta calidad y optimizar la experiencia del paciente.
Diagnóstico rápido y eficiente
El mamógrafo agiliza el proceso de diagnóstico al generar imágenes médicas en un corto periodo de tiempo. De este modo, cuando se detectan anomalías, los médicos pueden planificar de forma inmediata estudios adicionales e iniciar el tratamiento cuanto antes.
Múltiples usos y aplicaciones clínicas
Además de ser una herramienta clave para la detección precoz del cáncer de mama, el mamógrafo también tiene otras aplicaciones importantes:
- Monitoreo de la evolución de tratamientos oncológicos.
- Realización de biopsias guiadas por imágenes, lo que permite mejorar la precisión del procedimiento.
- Identificación de cambios benignos o enfermedades no malignas en el tejido mamario.
Conclusión
El mamógrafo es una herramienta tecnológica avanzada que combina precisión, seguridad y eficiencia para la detección y diagnóstico de enfermedades mamarias.
Si necesitas asesoramiento sobre equipos médicos de radiodiagnóstico, en 4D te ayudamos a elegir la solución más adecuada que se adapte a las necesidades de tu clínica y presupuesto. Disponemos de aparatos nuevos, de segunda mano y opciones de renting o leasing. Contáctanos sin compromiso.
Contactar con 4D
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.


por Kiko Ramos | Ene 9, 2025 | Proyectos
4D Medica ha colaborado con el Hospital Clínico Veterinario CEU en el área de diagnóstico por imagen. Para ello, ha proporcionado tanto la venta de diferentes equipos como el soporte, la instalación y el mantenimiento del equipamiento médico suministrado. El Hospital CEU está especializado en el área de Pequeños Animales y en el de Grandes Animales, por lo que la cooperación con 4D Medica supone una revolución en la actividad clínica e investigadora del sector veterinario.
El Hospital Clínico Veterinario CEU, un centro de referencia en la Comunidad Valenciana
El Hospital Clínico Veterinario CEU, ubicado en Valencia, cuenta con más de 20 años de experiencia en el ámbito veterinario. A ello se suma la especialización del equipo médico, las nuevas instalaciones, la investigación y la tecnología de vanguardia. Todos estos aspectos lo han convertido en un centro de referencia en la Comunidad Valenciana.
En junio de 2016, se inauguró el nuevo Hospital Clínico Veterinario de Animales de Compañía y Grandes Animales del CEU, de la Universidad Cardenal Herrera. El centro fue construido en unas nuevas instalaciones cuya superficie tiene un total de 4.536 metros cuadrados, donde se albergan diversas áreas de especialización y espacios para la práctica clínica y la investigación. Otro aspecto por el que destaca es por contar con unidades de aislamiento de animales infecciosos, siendo el primer hospital de España que las incorpora.
Los tres pilares del centro
El Hospital CEU se centra en tres pilares fundamentales:
- Docencia: En el hospital, realizan las prácticas los alumnos de grado y posgrado de la Facultad de Veterinaria de la Universidad CEU Cardenal Herrera y se proporciona formación continua a los profesores sanitarios. La Facultad es miembro de la EAEVE (European Association of Establishments for Veterinary Education), una entidad que agrupa a las mejores Facultades de Veterinaria de Europa.
- Ámbito clínico: Se trata de un centro de referencia para propietarios y profesionales veterinarios que remiten el diagnóstico y tratamiento de casos complejos.
- Investigación: Desarrolla actividades de investigación, tanto internas como en colaboración con entidades externas.
Servicio multidisciplinar de referencia
Ofrece un servicio multidisciplinar de referencia con especialistas diplomados y con experiencia en hospitales nacionales e internacionales. El hospital está abierto durante 24 horas y los 365 días del año para atender emergencias veterinarias, priorizando una atención médica de calidad.
Equipamiento médico y tecnología en el área de Diagnóstico por Imagen, proporcionados por 4D Medica
Se trata de un centro que incorpora la última tecnología en las Unidades Hospitalización y UCI. Con la colaboración de 4D Medica y el equipamiento médico proporcionado en el área de Diagnóstico por Imagen, se ha convertido en un hospital pionero y de referencia en el sector veterinario. Para ello, dispone de sistemas audiovisuales e informáticos que facilitan la transmisión de operaciones desde los quirófanos y un centro de procesamiento de datos que gestiona la información en tiempo real, conectado con la red de la universidad.
Nueva área de Grandes Animales
Las nuevas instalaciones cuentan con los servicios de atención clínica a Grandes Animales, especialmente equinos. Se trata, de este modo, en el hospital equino más grande de la Comunidad Valenciana. Los servicios de diagnóstico que se ofrece son radiología digital, ultrasonografía y video endoscopia, entre otras técnicas. Respecto al tipo de atención sanitaria, dentro del área de grandes animales, se realizan servicios clínicos de urgencias, medicina general, medicina interna especializada, cirugía y anestesia.
Equipos médicos y servicios suministrados por 4D Medica
En la cooperación entre 4D Medica y el Hospital Clínico Veterinario CEU en el área de Diagnóstico por Imagen, se suministraron los siguientes equipos médicos:
Detector de rayos X digital Vivix V-2430VW (2018)

Durante el año 2018, 4D Medica proporcionó el detector de panel de rayos X Vivix V-2430VW. Se trata de un detector de panel plano digital de rayos X, diseñado para aplicaciones de radiografía general. Forma parte de la serie VIVIX-S V de Vieworks, reconocida por su tecnología avanzada y diseño robusto. Entre sus características principales, podemos destacar los siguientes elementos:
- Calidad de imagen superior: Con un tamaño de píxel de 124 µm, ofrece una alta resolución espacial de 4,0 pares de líneas por milímetro (lp/mm), capturando imágenes nítidas y detalladas con un nivel de ruido mínimo, lo que permite diagnósticos más confiables y precisos.
- Diseño ergonómico, ligero y duradero: El detector es fácil de maniobrar y liviano, lo que lo hace cómodo de usar para los tecnólogos en radiología. Además, cuenta con asas incorporadas para facilitar su transporte. A su vez, su diseño sin vidrio hace que el detector sea resistente a golpes y caídas, garantizando una inversión duradera. Además, cuenta con una clasificación IP67, lo que significa que es resistente al polvo y al agua.
- Autonomía prolongada: Las baterías de VIVIX-S 2430VW duran hasta 16 horas con una sola carga, permitiendo un uso intensivo sin interrupciones. Admite diversos métodos de carga, incluyendo carga por cable, carga inalámbrica y carga a través de una estación de acoplamiento.
- Detección automática de exposición (AED): La tecnología patentada de detección automática de exposición (AED) de Vieworks garantiza que las imágenes se capturen con la dosis de radiación adecuada para cada paciente, optimizando la seguridad y el confort.
Ecógrafos Sonosite M-Turbo, Sonosite Edge II, Wisonic Piloter y SIUI (2019-2024)
De 2019 a 2024, se han suministrado diferentes modelos y tipos de ecógrafos para realizar un diagnóstico por imagen preciso y de calidad.
Fuente || Freepik
Sonosite M-Turbo
Se trata de un ecógrafo portátil que es reconocido por su durabilidad y fiabilidad. Pesa aproximadamente 3,4 kg con batería, lo que facilita su transporte. Está diseñado para entornos exigentes, cumpliendo con especificaciones militares de EE. UU. Ofrece una calidad de imagen avanzada y se enciende en menos de 20 segundos, permitiendo un uso inmediato. Se utiliza en diversas aplicaciones diagnósticas y procedimientos clínicos en todo el mundo. Desde hospitales remotos hasta clínicas veterinarias y centros de salud comunitarios.
Conoce nuestro equipo médico
Ecógrafo Sonosite Edge II
Este sistema de ecografía portátil proporciona una experiencia de obtención de imágenes mejorada, manteniendo los pilares de diseño: durabilidad, fiabilidad y facilidad de uso. Cuenta con una pantalla de gran angular con recubrimiento antirreflectante y tiene una interfaz simplificada con un panel táctico con botón de selección que proporciona una navegación eficiente. A su vez, su teclado de silicona está sellado para evitar la entrada de líquidos y permitir una adecuada desinfección. Por otro lado, está listo para escanear en menos de 25 segundos y es adecuado para diversas aplicaciones clínicas.
Conoce nuestro equipo médico
Wisonic Piloter
Es un ecógrafo tipo tablet extremadamente ligero y con un peso de solo 2 kg. Cuenta con una pantalla táctil de 13,3 pulgadas que permite visualización horizontal y vertical. Mediante su carcasa extremadamente liviana, su diseño inteligente y el flujo de trabajo personalizado incorporado, Piloter proporciona una experiencia más eficiente para el control músculo-esquelético, el control del dolor, la fisioterapia y el sistema vascular. Incluye la tecnología wiNeedle que permite mejorar la visualización de agujas durante procedimientos intervencionistas.
Conoce nuestro equipo médico
SIUI
La marca SIUI ofrece una variedad de ecógrafos portátiles y con soporte para diversas aplicaciones clínicas. Por ejemplo, el modelo Apogee 5300 Pro es destacado en cardiología y radiología, ofreciendo capacidades informáticas avanzadas que permiten mediciones automáticas esenciales para el diagnóstico. Estos equipos están diseñados para proporcionar una calidad de imagen satisfactoria y aplicaciones inteligentes que refuerzan la calidad diagnóstica.
Generador de rayos X portátil MEX-20 (2022)
En 2022, el Hospital Clínico Veterinario CEU recibió el generador de rayos X portátil MEX-20. Es un generador de rayos X portátil de alta frecuencia, diseñado específicamente para aplicaciones veterinarias, especialmente en equinos. Tiene los siguientes componentes:
- Potencia y rendimiento: Ofrece una potencia de 1,6 kW, equivalente a 4 kW en sistemas convencionales, con un rango de 50-90 kV ajustable en incrementos de 1 kV, y una corriente de 20 mA.
- Portabilidad: Con un peso neto de aproximadamente 6,8 kg (incluyendo la batería), es fácilmente transportable, lo que facilita su uso en diferentes entornos clínicos y de campo.
- Autonomía: El sistema está equipado con una batería de alta capacidad (1600 mAs), que permite realizar hasta 160 exposiciones a 80 kV/10 mA con una sola carga. El tiempo de recarga es inferior a 3 horas, asegurando una operatividad continua.
- Facilidad de uso: Dispone de una pantalla táctil intuitiva para la configuración de parámetros y tiene una memoria para almacenar hasta 10 configuraciones preestablecidas. Además, cuenta con un puntero láser dual que facilita un posicionamiento preciso.
- Accesorios incluidos: El equipo incluye un control remoto y una maleta portátil, proporcionando protección y facilidad de transporte.
Mantenimiento y reparación de sala de Rayos X convencional de pequeños animales y endoscopia (2017-2024)
Desde el 2017, además del equipamiento médico suministrado, también se han realizado servicios de mantenimiento y reparación de equipos de salas de rayos X convencional de pequeños animales y endoscopia.
PACS de almacenamiento de imagen radiológica, con la instalación y mantenimiento de 4D Medica (2019-2024)

Fuente || Freepik
La tecnología es un aspecto clave que fomenta una mejor gestión de la información y las imágenes médicas. A partir de 2019, 4D Medica incluyó el sistema PACS en el área de radiología del Hospital Clínico Veterinario CEU. Se trata de un un sistema informático de archivo y comunicación de imágenes que se utiliza en el área de radiología para almacenar y gestionar informes e imágenes médicas de forma electrónica. Con ello, el hospital cuenta con un centro de procesamiento de datos que gestiona los datos en tiempo real y está conectado con la red de la universidad.
Conclusión
Mediante este proyecto, 4D Medica y el Hospital Clínico Veterinario CEU han impulsado la innovación médica y la tecnología de vanguardia en el campo del diagnóstico por imagen. Ello ha permitido proporcionar un servicio clínico, enseñanza e investigación de calidad, convirtiéndose en un centro veterinario pionero y ampliamente reconocido en la Comunidad Valenciana.
Kiko Ramos
CEO de 4D Medica. Experto en comercialización y distribución de equipamiento médico.