por Kiko Ramos | Mar 12, 2025 | Análisis de equipos
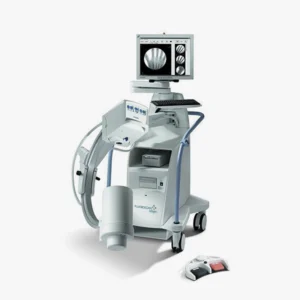
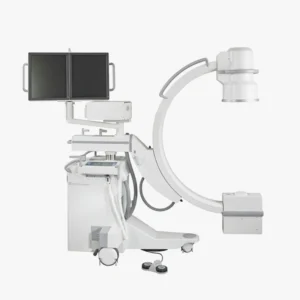
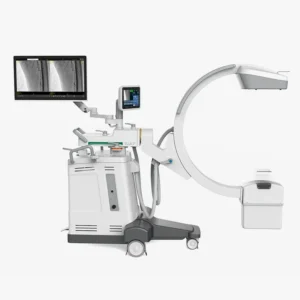
La radiología intervencionista (RI) es una rama especializada del área de radiología que combina técnicas de diagnóstico por imágenes con procedimientos terapéuticos mínimamente invasivos para diagnosticar y tratar diferentes enfermedades. A diferencia de las intervenciones quirúrgicas tradicionales, que requieren la realización de grandes incisiones y tiempos de recuperación prolongados, la radiología intervencionista permite tratar enfermedades sin necesidad de cirugía abierta. De este modo, destaca por ser una disciplina innovadora que reduce los riesgos, el tiempo de recuperación y las complicaciones postoperatorias.
En las últimas décadas, la radiología intervencionista ha experimentado un gran crecimiento con el desarrollo de nuevos avances tecnológicos tanto en las técnicas por imagen como en los equipamientos médicos de radiología intervencionista. En el siguiente artículo, analizamos en qué consiste, sus diferentes tipos, así como sus principales ventajas y desventajas.
¿Qué es la radiología intervencionista?
La radiología intervencionista utiliza una serie de tecnologías de diagnóstico por imagen para guiar procedimientos terapéuticos con una elevada precisión. Las principales modalidades que se emplean son los rayos X, las ecografías, las tomografías computarizadas (TAC) y las resonancias magnéticas (RM).
Estas técnicas ofrecen información detallada sobre la anatomía y la fisiología del paciente en tiempo real, lo que permite que los profesionales médicos puedan visualizar las zonas específicas de las estructuras anatómicas y acceder a ellas realizando pequeñas incisiones. Para ello, utilizan instrumentos especializados como catéteres y agujas. El uso de imágenes de alta calidad y la capacidad de visualización en vivo durante los procedimientos no solo facilita la colocación de los dispositivos, sino que también tiene un papel clave a la hora de minimizar los riesgos asociados a la intervención y disminuir el daño en los tejidos sanos.
La RI es una disciplina médica que se utiliza para el tratamiento de diversas especialidades médicas, entre las que destaca la oncología, la cardiología, la neurología, la radiología vascular y la medicina músculo-esquelética. A su vez, tiene la capacidad de ofrecer intervenciones menos invasivas para pacientes que tienen ciertos riesgos en una cirugía convencional, como es el caso de personas de edad avanzada, así como pacientes con patologías en estadios avanzados o con un riesgo quirúrgico elevado.
Los procedimientos de radiología intervencionista se realizan bajo anestesia local, por lo que los pacientes están despiertos durante la intervención. Por tanto, se reducen los riesgos que pueden surgir ante la aplicación de una anestesia general. Otro aspecto a destacar es que la mayoría de procedimientos se realizan de manera ambulatoria. De este modo, los pacientes pueden regresar a casa el mismo día de la intervención, reduciendo los costes hospitalarios e incrementando la eficiencia del sistema sanitario.
Los múltiples avances en tecnología ofrecen una gran proyección en la radiología intervencionista. La integración de la inteligencia artificial en medicina y la robótica tiene una especial relevancia en esta disciplina, lo que permitirá incrementar la precisión y la eficiencia en el tratamiento de muchas enfermedades
Tipos de radiología intervencionista
La tecnología médica sigue avanzando y la radiología intervencionista tiene un papel fundamental en la medicina moderna. En la actualidad, se utiliza en diferentes especialidades médicas y abarca una amplia gama de procedimientos terapéuticos. Los principales tipos de radiología intervencionista incluyen la vascular, oncológica, musculoesquelética, gastrointestinal, urológica, torácica y ginecológica, que comentamos a continuación:

1. Diagnóstico por imagen guiado
Una de las principales funciones de la radiología intervencionista es el diagnóstico de enfermedades a través de procedimientos guiados por imagen. En muchos casos, se requiere tomar muestras de tejido o drenar líquidos acumulados en el cuerpo para obtener un diagnóstico preciso. Mediante el uso de técnicas de imagen, estos procedimientos pueden realizarse con una precisión milimétrica y sin necesidad de cirugías invasivas.
Principales procedimientos diagnósticos
- Biopsias guiadas por imagen: Se utilizan agujas finas para extraer muestras de tejido de órganos como el hígado, los pulmones, la tiroides o la próstata. Estas biopsias permiten detectar enfermedades como el cáncer en sus etapas tempranas.
- Drenajes percutáneos: Cuando hay acumulación de líquido debido a infecciones o inflamaciones, se colocan catéteres para extraerlo sin necesidad de una cirugía mayor.
- Punción y aspiración de quistes o masas: Utilizando una aguja guiada por ecografía o tomografía, los médicos pueden eliminar quistes o reducir la presión en zonas con acumulación de líquido.
2. Tratamientos vasculares y endovasculares
Las enfermedades del sistema circulatorio, como la arterioesclerosis, los aneurismas y las varices, pueden tratarse eficazmente con técnicas de radiología intervencionista. En estos casos, los médicos utilizan catéteres y guías para acceder a los vasos sanguíneos y realizar procedimientos que mejoren la circulación o prevengan complicaciones graves. Estos tratamientos ofrecen una alternativa menos invasiva a la cirugía convencional, reduciendo los tiempos de hospitalización y mejorando la calidad de vida de los pacientes.
Principales tratamientos
- Angioplastia y colocación de stents: En pacientes con arterias obstruidas, se introduce un balón a través de un catéter para ensanchar el vaso sanguíneo. Posteriormente, se coloca un stent, un pequeño dispositivo metálico que mantiene la arteria abierta y previene futuras obstrucciones.
- Embolización de aneurismas: Cuando surgen aneurismas, dilataciones peligrosas de las arterias, se pueden introducir microespirales o materiales embolizantes que reducen el riesgo de ruptura.
- Tratamiento de varices y malformaciones vasculares: Se utilizan técnicas de escleroterapia para cerrar venas anormales y mejorar la circulación, eliminando las molestias estéticas y los problemas circulatorios asociados.
Aplicaciones clínicas
- Enfermedad arterial periférica.
- Aneurismas cerebrales y arteriales.
- Ictus, accidente cerebrovascular.
- Varices y malformaciones venosas.
3. Oncología intervencionista
En el campo de la oncología, la radiología intervencionista ha abierto nuevas posibilidades para el tratamiento del cáncer, ya que permite la destrucción de los tumores de manera localizada, reduciendo su impacto en tejidos sanos y sus efectos secundarios. Por tanto, la oncología intervencionista representa una alternativa eficaz y menos agresiva que la cirugía.
Procedimientos en oncología intervencionista
- Ablación tumoral percutánea: Se emplean técnicas como la radiofrecuencia, microondas o crioterapia para destruir tumores en el hígado, riñón, pulmón y otros órganos sin necesidad de cirugía abierta.
- Quimioembolización y radioembolización: Se administran fármacos quimioterapéuticos o partículas radiactivas directamente en los vasos sanguíneos que alimentan el tumor, reduciendo su tamaño y evitando su crecimiento.
- Colocación de catéteres y accesos venosos centrales: En pacientes que requieren tratamientos prolongados de quimioterapia, se insertan puertos venosos para administrar los medicamentos de forma más cómoda y segura.
Aplicaciones clínicas
- Cáncer de hígado, pulmón y riñón.
- Tumores óseos y de tejidos blandos.
- Tratamiento paliativo en oncología.
4. Traumatología y manejo del dolor
Los procedimientos de radiología intervencionista también son fundamentales para el manejo del dolor crónico y el tratamiento de lesiones musculoesqueléticas. Estos procedimientos mejoran la calidad de vida de los pacientes al reducir el dolor y restaurar la función articular sin necesidad de recurrir a la cirugía abierta.
Intervenciones más comunes
- Infiltraciones articulares y bloqueos nerviosos: Se inyectan fármacos anestésicos y antiinflamatorios en articulaciones como la rodilla, la cadera o la columna vertebral para aliviar el dolor causado por artritis u otras afecciones.
- Cementoplastia (vertebroplastia y cifoplastia): En este tipo de procedimientos, se inyecta un cemento óseo en vértebras fracturadas o dañadas por osteoporosis para reducir el dolor y mejorar la estabilidad de la columna.
- Aspiración de calcificaciones y drenaje de quistes articulares: Se eliminan depósitos de calcio en tendones o líquido acumulado en articulaciones, mejorando la movilidad del paciente y reduciendo el dolor.
Aplicaciones clínicas:
- Osteoporosis con fracturas vertebrales.
- Hernias discales y lumbalgia crónica.
- Artritis reumatoide y osteoartritis.
5. Gastroenterología y urología
La RI permite tratar enfermedades del aparato digestivo y urinario.
- Colocación de prótesis esofágicas y biliares: Se insertan stents en el esófago, vías biliares o intestinos para permitir el paso de alimentos o líquidos en casos de obstrucciones causadas por tumores.
- Nefrostomía percutánea: Se introduce un tubo de drenaje en el riñón para descomprimir la obstrucción urinaria en pacientes con cálculos renales o tumores.
- Tratamiento de hemorragias digestivas: Se emplea la embolización para detener sangrados de úlceras gástricas o varices esofágicas, evitando cirugías de emergencia.
Aplicaciones clínicas en gastroenterología
- Cáncer de esófago, hígado y páncreas.
- Cirrosis hepática con hipertensión portal.
- Obstrucciones biliares y estenosis intestinales.
Aplicaciones clínicas en urología
- Obstrucción urinaria por tumores o cálculos renales.
- Varicocele y problemas de fertilidad.
- Hiperplasia prostática benigna.
6. Radiología intervencionista pulmonar y torácica
Esta especialidad permite diagnosticar y tratar enfermedades torácicas sin necesidad de procedimientos quirúrgicos invasivos.
Principales procedimientos
- Biopsia pulmonar guiada por TAC: Extracción de muestras de tejido pulmonar para el diagnóstico de cáncer.
- Drenaje pleural y pleurodesis: Eliminación de líquido en el espacio pleural en casos de derrame pleural.
- Embolización de malformaciones arteriovenosas pulmonares: Cierre de vasos sanguíneos anómalos en los pulmones.
Aplicaciones clínicas
- Cáncer de pulmón y enfermedades pleurales.
- Neumotórax recurrente.
- Malformaciones vasculares pulmonares.
7. Ginecología y obstetricia
En esta especialidad médica, se pueden realizar tratospamientos de patologías ginecológicas y complicaciones del embarazo con procedimientos guiados por imagen.
Principales procedimientos
- Embolización de miomas uterinos: Procedimiento no quirúrgico que reduce el tamaño de los miomas sin extirpar el útero.
- Tratamiento de hemorragias postparto: Se ocluyen arterias uterinas para detener sangrados severos después del parto.
- Drenaje de abscesos pélvicos: Eliminación de infecciones ginecológicas con catéteres percutáneos.
Aplicaciones clínicas
- Miomas uterinos y hemorragias anormales.
- Hemorragia postparto severa.
- Abscesos pélvicos por infecciones.
Conoce nuestros equipos de 4D Médica
Ventajas de la radiología intervencionista
La radiología intervencionista ofrece amplias ventajas y ha transformado el tratamiento de muchas enfermedades, ofreciendo procedimientos más seguros, menos invasivos y con menores tiempos de recuperación.
Procedimientos mínimamente invasivos: Menos riesgos y mayor precisión
Una de las mayores ventajas de la radiología intervencionista es que permite realizar tratamientos sin necesidad de cirugía abierta. En lugar de grandes incisiones, se utilizan pequeñas punciones en la piel a través de las cuales se introducen catéteres, microagujas y dispositivos especializados.
Con ello, se producen menores daños en los tejidos circundantes, existe un menor riesgo de infecciones postoperatorias y se obtiene una reducción del sangrado y de la formación de cicatrices, mejorando la recuperación del paciente.
Menor tiempo de hospitalización y recuperación más rápida
Los procedimientos de radiología intervencionista, al ser menos agresivos para el organismo, permiten que el paciente se recupere en menos tiempo en comparación con una cirugía convencional. Muchos de los procedimientos son ambulatorios, por lo que el paciente vuelve a casa tras la intervención y se reduce la estancia hospitalaria.
Otro aspecto a destacar es que las intervenciones más sencillas y menos invasivas. De este modo, se disminuye el consumo de analgésicos puesto que el dolor postoperatorio es menor. A su vez, el paciente puede retomar su actividad cotidiana y laboral en un menor tiempo, ya que los tiempos de recuperación son más breves.
Menor necesidad de anestesia general
A diferencia de las cirugías tradicionales, que suelen requerir anestesia general, los procedimientos de radiología intervencionista se realizan con anestesia local y sedación ligera. Esto minimiza los riesgos anestésicos, especialmente en pacientes con enfermedades crónicas o edad avanzada. Además de reducir el riesgo de complicaciones, la radiología intervencionista ofrece procedimientos más seguros para pacientes con problemas cardíacos o respiratorios.
Alta precisión y eficacia en el diagnóstico y tratamiento
La radiología intervencionista utiliza imágenes en tiempo real para guiar con extrema precisión la colocación de agujas, catéteres y otros dispositivos médicos. El uso de técnicas como la fluoroscopía, la ecografía, la tomografía computarizada o la resonancia magnética ofrece diferentes beneficios:
- Ayuda a reducir el margen de error en procedimientos complejos.
- Incrementa la tasa de éxito de los tratamientos oncológicos y vasculares.
- Reduce los daños colaterales en estructuras adyacentes.
Tratamiento alternativo para pacientes no candidatos a cirugía
Para muchos pacientes con enfermedades avanzadas o con altos riesgos quirúrgicos, la radiología intervencionista es la única opción viable de tratamiento. Es una alternativa para personas que padecen enfermedades avanzadas, cuentan con comorbilidades severas o para quienes rechazan procedimientos quirúrgicos invasivos.
Abarca múltiples especialidades médicas
La radiología intervencionista no se limita a una sola especialidad médica, sino que abarca diversas áreas. Por tanto, proporciona un tratamiento versátil para tratar enfermedades en distintos órganos y sistemas, ya que su enfoque es multidisciplinar. Además, se trata de una disciplina que está en evolución contante, por lo que permite la aplicación de nuevas aplicaciones y mejoras tecnológicas.
Menor coste en comparación con cirugías tradicionales
Aunque algunos procedimientos de radiología intervencionista pueden implicar equipos médicos más costosos, su coste total es menor que el de una cirugía convencional. Entre los principales factores que reducen sus costes, podemos destacar los siguientes aspectos:
- Menor consumo de recursos médicos y tiempo de hospitalización.
- Se reduce la medicación subministrada a los pacientes.
- La recuperación es más rápida.
Desventajas de la radiología intervencionista
A pesar de sus múltiples beneficios, la radiología intervencionista no está exenta de limitaciones y desafíos. Aunque representa una alternativa menos invasiva a la cirugía tradicional, existen factores que pueden limitar su aplicación o afectar la seguridad del paciente.
Disponibilidad limitada y acceso restringido
Uno de los principales desafíos de la radiología intervencionista es que no todos los hospitales y clínicas cuentan con la tecnología necesaria ni con especialistas capacitados para realizar estos procedimientos.
En zonas rurales o países con menos recursos, es posible que los pacientes no tengan acceso a equipos de imagen avanzados ni a radiólogos intervencionistas, lo que limita la posibilidad de recibir estos tratamientos. En estos casos, los pacientes deberán desplazarse largas distancias para recibir atención, por lo que muchos de ellos debrán optar por cirugías más invasivas ante la falta de disponibilidad de radiología intervencionista.
Otra de sus desventajas es que no todos los sistemas de salud financian estos procedimientos y esto puede generar barreras económicas que dificulten el acceso a esta disciplina médica.
No todos los procedimientos son igual de eficaces en el tratamiento de la enfermedad
Si bien la radiología intervencionista ofrece soluciones eficaces para muchas enfermedades, algunos procedimientos solo controlan los síntomas o ralentizan la progresión de la enfermedad, pero no la eliminan por completo. Por tanto, la RI surge como una solución temportal hasta que el paciente pueda someterse a un tratamiento definitivo. En otras ocasiones, algunos tratamientos deben repetirse varias veces para incrementar su efectividad.
Uso de radiación ionizante en algunos procedimientos
Muchos procedimientos de radiología intervencionista, especialmente los que utilizan máquinas de rayos X y fluoroscopía, exponen al paciente a radiación ionizante. Aunque las dosis suelen ser bajas, la exposición repetida puede incrementar el riesgo en el paciente.
¿Qué impacto puede tener en el paciente? Por un lado, la exposición acumulativa a lo largo de los años podría aumentar el riesgo de efectos adversos, especialmente en procedimientos repetidos. A su vez, en pacientes jóvenes o en mujeres embarazadas, se debe evaluar con cautela la relación riesgo-beneficio.
Posibles efectos adversos y complicaciones
Aunque la radiología intervencionista es generalmente más segura que la cirugía, no está exenta de riesgos y complicaciones. Al tratarse de procedimientos mínimamente invasivos, existe la posibilidad de efectos adversos en ciertos pacientes:
- Hemorragia en el sitio de punción: Puede ocurrir en procedimientos que requieren la inserción de catéteres en arterias o venas.
- Reacciones alérgicas al medio de contraste: En estudios como angiografías y colangiografías, algunos pacientes pueden presentar reacciones alérgicas severas al material de contraste yodado.
- Infección en el sitio de punción: Aunque es menos frecuente que en cirugías convencionales, aún existe el riesgo de infecciones.
- Migración de dispositivos: En casos excepcionales, un stent o un coil de embolización puede desplazarse y causar obstrucciones no deseadas.
Disciplina reciente y disponibilidad de profesionales limitada
El éxito de la radiología intervencionista depende en gran medida de la destreza y experiencia del radiólogo intervencionista. A diferencia de la cirugía tradicional, donde los cirujanos tienen una ampia experiencia, la RI es una especialidad relativamente nueva, por lo que la disponibilidad de profesionales altamente capacitados aún es limitada.
Conclusión
La radiología intervencionista es una disciplina médica reciente que ofrece una alta precisión, reduciendo la aplicación de tratamientos invasivos y de cirugía abierta. En los últimos años, ha tenido un gran impacto en la medicina moderna, mejorando la calidad de vida de los pacientes y reduciendo complicaciones postoperatorias, tiempos de hospitalización y costes en la atención sanitaria.
¿Necesitas más información sobre equipamiento médico? Contacta con nosotros y desde el equipo de 4D Médica te ayudaremos a encontrar el equipo que mejor se adapta a las diferentes necesidades de tu clínica o centro médico.
Contactar con 4D
Bibliografía
Dalda Navarro, J. Á., Navarro Martín, M. T., Negre Ferrer, E., Negre Ferrer, C., Navarro Martín, A. B., & Dalda Navarro, V. (2024).
Radiología intervencionista: tratamientos mínimamente invasivos bajo guía de imagen. Revista Sanitaria de Investigación, 5(6). Recuperado de
https://dialnet.unirioja.es/servlet/articulo?codigo=9693488?
Lonjedo, E. (2019). La radiología intervencionista: hasta donde la imagen te lleve. Anales (Reial Acadèmia de Medicina de la Comunitat Valenciana), (20). Recuperado de https://dialnet.unirioja.es/servlet/articulo?codigo=7710219
Kiko Ramos
CEO de 4D Médica. Experto en comercialización y distribución de equipamiento médico.


por Luis Daniel Fernádez | Mar 10, 2025 | Análisis de equipos
La ecografía es una técnica médica no invasiva que utiliza ultrasonidos para obtener imágenes en tiempo real del interior del organismo. El equipamiento médico que se utiliza para realizar una ecografía es el ecógrafo, que incorpora un dispositivo denominado transductor. Los transductores de ecógrafos son el componente principal de este equipo médico del área de diagnóstico por imágenes. Tienen la función de emitir las ondas de sonido de alta frecuencia, lo que permite observar el funcionamiento y los movimientos de los tejidos y órganos internos del cuerpo. Posteriormente, se encargan de generar las imágenes médicas que se visualizan en la pantalla o monitor del equipo médico, que reciben el nombre de sonogramas.
La calidad y utilidad de una ecografía dependen en gran medida del transductor utilizado. Por ello, en el siguiente artículo, abordamos el funcionamiento de este dispositivo y realizamos una guía detallada con los diferentes tipos de transductores en ecografía que existen. ¿Quieres conocer cuáles son sus principales ventajas, funciones y diferencias? ¡Lo analizamos a continuación!
Transductores de ecógrafos: Concepto y funcionamiento
El transductor, también llamado sonda de ecógrafo, es el componente del ecógrafo que convierte la energía eléctrica en ondas sonoras, conocidas como ultrasonidos. Su funcionamiento se basa en el efecto piezoeléctrico, un fenómeno en el cual ciertos cristales presentes en el transductor generan vibraciones al recibir corriente eléctrica, produciendo ondas sonoras. De esta manera, el transductor o sonda actúa como emisor y receptor de
ultrasonidos.
Cuando estas ondas penetran el cuerpo y chocan contra diferentes estructuras y tejidos, regresan al transductor en forma de ecos. Los ecógrafos procesan esta información y convierten los ultrasonidos captados en imágenes médicas que se pueden visualizar en la pantalla del equipo. Reciben el nombre de sonogramas y permiten visualizar el funcionamiento de los diferentes tejidos y órganos en tiempo real.
Uso de los transductores en una ecografía
En la realización de una ecografía, el transductor tiene un papel clave. El uso de este dispositivo funciona de la siguiente manera:
- Selección del transductor adecuado: Existen diferentes tipos de transductores o sondas de ecógrafo, por lo que dependiendo del área anatómica a evaluar, el médico o técnico debe seleccionar un transductor específico.
- Aplicación del gel de ultrasonido: Durante la realización de una ecografía, se recubre el transductor con un gel conductor que se desliza sobre la piel del paciente en el área concreta que se quiere analizar. Este gel elimina el aire entre la piel y el transductor, lo que facilita la transmisión de las ondas de ultrasonido y mejora la calidad de las imágenes.
- Exploración del área de interés: El transductor se puede deslizar sobre la piel o introducir en una cavidad en el caso de ecografías tansvaginales o transrectales. Mientras se mueve, el ecógrafo muestra en pantalla imágenes en tiempo real de la zona examinada.
- Ajuste de parámetros: El operador puede modificar ciertos parámetros para mejorar la calidad de la imagen según la profundidad y el tipo de tejido a analizar. Entre ellos, destacan la frecuencia, el enfoque y la ganancia.
- Captura e interpretación de imágenes: Posteriormente, se registran las imágenes generadas para su análisis y diagnóstico, lo que crea una ecografía que permite evaluar el estado de los órganos y tejidos.
Tipos de transductores de ecógrafos
No todos los transductores realizan la misma función. Según el área anatómica a analizar, se requieren distintas resoluciones y profundidades de penetración. Por tanto, un aspecto clave para incrementar la precisión del diagnóstico es seleccionar los transductores para ecógrafos adecuados. Para ello, es importante conocer las diferentes opciones y modelos. A continuación, realizamos una guía completa donde explicamos los principales tipos de transductores utilizados en ecografía junto con sus características, ventajas y aplicaciones clínicas.

Transductores lineales
Los transductores lineales se caracterizan por su forma rectangular y la emisión de ondas ultrasónicas en líneas paralelas. Ofrecen una alta resolución, pero cuentan con menor penetración. Se utilizan, principalmente, para estudios superficiales en fisioterapia, podología y dermatología.
Ventajas
- Alta resolución de imagen, lo que permite observar detalles anatómicos finos.
- Ideal para estructuras superficiales, ya que opera a frecuencias entre 5 y 15 MHz.
- Excelente para estudios vasculares y músculo-esqueléticos.
Aplicaciones clínicas
- Ecografía vascular: evaluación de arterias y venas.
- Ecografía de tejidos blandos: Exámenes de tiroides, mama, músculos y articulaciones.
- Ecografía dermatológica: Evaluación de la piel y estructuras superficiales.
Transductores convexos o curvilíneos
Estos transductores tienen una forma curva que permite un mayor campo de visión en profundidades intermedias y grandes. Generan imágenes en forma sectorial o de abanico. Tiene una mayor penetración en comparación con el transductor lineal. Se recurre a ellos para estudios abdominales y ginecológicos.
Ventajas
- Mayor penetración que el transductor lineal, incluye frecuencias entre 2 y 6 MHz.
- Adecuado para estudios abdominales y pélvicos.
- Tiene una amplia cobertura de imagen, por lo que es de gran utilidad en exploraciones de órganos grandes.
Aplicaciones clínicas
- Ecografía abdominal: Evaluación del hígado, riñones, vesícula biliar y páncreas.
- Ecografía obstétrica: Seguimiento del embarazo y evaluación fetal.
- Ecografía pélvica: Exploración y evaluación de los órganos reproductivos.
- Estudios en pediatría y medicina general.
Transductores sectoriales o Phased Array
Los transductores sectoriales, también denominados como phased array, emiten ondas desde un punto reducido. Se encargan de la emisión de ondas en un patrón de barrido con apertura estrecha y generan imágenes en forma triangular o en abanico. Cuentan con una alta penetración, pero tienen una menor resolución que los transductores lineales.
Ventajas
- Permite escanear estructuras profundas sin necesidad de un amplio contacto con la piel.
- Tiene una frecuencia baja de entre 2 y 4 MHz, lo que garantiza una excelente penetración.
- Resulta adecuado para estudios en espacios reducidos como el tórax.
Aplicaciones clínicas
- Ecocardiografía: Evaluación del corazón y grandes vasos sanguíneos.
- Ecografía pulmonar: Exploración del parénquima pulmonar, diagnóstico de patologías torácicas y estudios en cuidados intensivos.
- Ecografía de emergencia: Se utiliza en estudios FAST (Focused Assessment with Sonography for Trauma) en el área de traumatismos.
Transductores endocavitarios (endovaginales y endorrectales)
Estos transductores están diseñados para insertarse en cavidades corporales y proporcionan imágenes detalladas de alta resolución de órganos internos a corta distancia. Este tipo de sondas de ecógrafos se utiliza en especialidades de ginecología, obstetricia y urología.
Ventajas
- Tiene una alta resolución de imagen debido a su proximidad con el órgano a examinar.
- La frecuencia que ofrece es intermedia-alta, de entre 5 y 9 MHz, por lo que ofrece un balance entre resolución y penetración.
- Facilita la detección de patologías ginecológicas y prostáticas.
Aplicaciones clínicas
- Ecografía transvaginal: Evaluación del útero, ovarios y embarazo temprano.
- Ecografía transrectal: Diagnóstico de patologías de la próstata y el recto.
Transductores microconvexos
Este tipo de transductor tiene un diseño similar a los transductores convexos, pero su superficie es más pequeña. Por tanto, se caracteriza por proporcionar una mayor maniobrabilidad en áreas de difícil acceso. Entre sus diferentes aplicaciones, los transductores microconvexos se utilizan para realizar exámenes en pacientes pediátricos, neonatos y en el área veterinaria.
Ventajas
- Mayor maniobrabilidad en áreas anatómicas pequeñas.
- Frecuencia intermedia de entre 5 y 8 MHz, lo que proporciona un equilibrio entre profundidad y resolución.
- Es la opción adecuada para estudios en pacientes difíciles de explorar con transductores convencionales.
Aplicaciones clínicas
- Ecografía pediátrica y neonatal: Evaluación cerebral y abdominal en neonatos.
- Ecografía veterinaria: Para exploraciones en animales.
- Estudios en anestesiología y cuidados intensivos: Se utiliza como guía para procedimientos, como colocación de catéteres y punciones.
Transductores volumétricos
Estos transductores generan imágenes tridimensionales en tiempo real mediante el uso de una tecnología avanzada con múltiples cristales piezoeléctricos. Se recurre a ellos para realizar una reconstrucción digital en 3D y 4D que permita visualizar volúmenes anatómicos.
Ventajas
- Imágenes detalladas y volumétricas de estructuras anatómicas.
- Permite evaluar la morfología fetal con mayor precisión.
- Posibilita la navegación en estudios de diagnóstico avanzados.
Aplicaciones clínicas
- Ecografía obstétrica en 3D y 4D: Evaluación detallada del feto y detección de malformaciones y anomalías.
- Ecografía ginecológica avanzada: Diagnóstico preciso de anomalías uterinas y ováricas.
- Ecocardiografía en 4D: Estudios cardiacos que permiten la visualización del corazón en tiempo real con una alta precisión.
Transductores de ecógrafos especiales
Además de los convencionales, existen transductores diseñados para aplicaciones específicas:
- Transductores Doppler: Permiten evaluar el flujo sanguíneo en tiempo real.
- Transductores laparoscópicos: Se utilizan en procedimientos quirúrgicos mínimamente invasivos.
- Transductores de matriz o Matrix Array: Capturan múltiples planos de imagen simultáneamente para reconstrucciones más precisas.
Conoce nuestros trasductores de ecógrafos de 4D Médica
Guía para elegir el tipo de transductor de ecógrafo adecuado
Seleccionar el transductor de ecografía correcto es fundamental para garantizar imágenes de alta calidad y diagnósticos precisos. Para ello, es necesario considerar distintos aspectos:
1. Frecuencia
Uno de los factores clave en la elección del transductor es la frecuencia, que se encarga de medir la relación entre la profundidad de penetración y la resolución de imagen. Se trata de un aspecto esencial, puesto que determina su capacidad para penetrar en los tejidos y ofrecer una imagen con claridad.
Alta frecuencia (mayor a 7 MHz)
- Ofrece imágenes más detalladas, pero con menor capacidad de penetración.
- Es la frecuecia ideal para estructuras superficiales como músculos, vasos sanguíneos y piel.
- Se usa en transductores lineales y endocavitarios.
Baja frecuencia (menor a 5 MHz)
- Permite una mayor penetración. Sin embargo, su resolución es menor.
- Se utiliza para evaluar órganos profundos como el hígado, los riñones y el corazón.
- Se encuentra en transductores convexos y sectoriales.
Si el objetivo es estudiar tejidos cercanos a la superficie, como en una ecografía muscular, se recomienda un transductor de alta frecuencia. En cambio, para explorar órganos internos o estructuras situadas en zonas profundas, se debe optar por un transductor de baja frecuencia.
2. Aplicación clínica específica
Antes de elegir un transductor, se debe tener en cuenta la especialidad médica y el tipo de estructuras que se van a examinar para seleccionar el modelo más adecuado. ¿Cuáles son los tipos de transductores que se recomiendan en función de la aplicación médica?
Ecografía vascular y músculo-esquelética
Se recomienda utilizar un transductor lineal, ya que su alta frecuencia permite visualizar con gran detalle estructuras superficiales como arterias, venas, músculos y tendones.
Exámenes abdominales y obstétricos
Usa un transductor convexo para lograr una mayor penetración. Tiene una baja frecuencia que permite una penetración profunda para evaluar órganos como el hígado, los riñones y el útero.
Evaluación cardíaca y pulmonar
Selecciona un transductor sectorial (phased array). Puede obtener imágenes del corazón a través de espacios reducidos como las costillas y permite desarrollar estudios dinámicos en tiempo real.
Ginecología y urología
Elige un transductor endocavitario con alta resolución. Su alta frecuencia permite obtener imágenes nítidas de órganos reproductivos como el útero, ovarios y próstata.
Pediatría y neonatos
Un transductor microconvexo proporciona la mejor relación entre resolución y tamaño. Su tamaño, al ser más pequeño, facilita la exploración en niños y neonatos.
Ecografía en emergencias y cuidados intensivos
Se necesita un transductor sectorial o microconvexo debido a que su portabilidad y su capacidad de penetración generan imágenes rápidas en pacientes en estado crítico.
Estudios avanzados en 3D y 4D
Se requiere un transductor volumétrico con reconstrucción tridimensional.
3. Campo de visión necesario
El diseño del transductor influye en el área de cobertura de la imagen ecográfica. Dependiendo del tamaño del campo de visión requerido, se deben considerar las siguientes opciones:
- Para estructuras pequeñas y detalladas: Las transductores lineales o microconvexos son la mejor opción, ya que proporcionan imágenes de alta resolución en áreas reducidas como vasos sanguíneos, músculos y articulaciones.
- Para estudios de órganos profundos y estructuras amplias: En este caso, se recomienda recurrir a los transductores convexos o sectoriales, puesto que permiten visualizar áreas extensas con una buena penetración. Por ello, son los que se utilizan en estudios abdominales y cardíacos.
4. Movilidad y facilidad de uso
En algunos entornos clínicos, la portabilidad y el tamaño del transductor son otros de los factores esenciales para obtener un diagnóstico más eficiente.
- Estudios en quirófano o emergencias: Se recomiendan transductores sectoriales, ya que su diseño compacto y su capacidad de penetración permiten realizar ecografías en espacios reducidos.
- Consultas generales: Los transductores convexos y lineales son los más utilizados debido a su manejo sencillo y su versatilidad.
- Procedimientos guiados por ultrasonido (punciones, biopsias): Se prefieren transductores con guías de punción para mejorar la precisión en la inserción de agujas.
| Tipo de Transductor |
Frecuencia (MHz) |
Profundidad de Penetración |
Resolución |
Aplicaciones Principales |
| Lineal |
5 – 15 |
Baja |
Alta |
Vascular, músculo, piel |
| Convexo |
2 – 6 |
Media |
Media |
Abdomen, obstetricia |
| Sectorial |
2 – 4 |
Alta |
Media |
Cardíaca, pulmonar |
| Endocavitario |
5 – 9 |
Baja |
Alta |
Ginecológica, prostática |
| Microconvexo |
5 – 8 |
Media |
Media |
Pediatría, anestesia |
| 3D/4D |
Variable |
Variable |
Alta |
Obstetricia, cardiología |
Conclusión
La elección del transductor en ecografía depende de la región anatómica a evaluar y del nivel de detalle requerido. Desde transductores lineales para estructuras superficiales hasta sectoriales para estudios cardíacos, cada tipo de sonda de ecógrafo tiene una función específica que permite optimizar el diagnóstico por ultrasonido en diversas especialidades médicas.
¿Necesitas más información? Contacta con nosotros y desde el equipo de 4D Médica te ayudaremos a encontrar el modelo que mejor se adapta a las diferentes necesidades de tu clínica o centro médico.
Contactar con 4D
Bibliografía
Díaz-Rodríguez, N., Garrido-Chamorro, R. P., & Castellano-Alarcón, J. (2007). Metodología y técnicas.
Ecografía: principios físicos, ecógrafos y lenguaje ecográfico. Medicina de Familia. SEMERGEN, 33(7), 362-369. Recuperado de
https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-metodologia-tecnicas-ecografia-principios-fisicos-13109445
Borrego, R., & González Cortés, R. (2018). Fundamentos básicos de ecografía. Sociedad Española de Cuidados Intensivos Pediátricos. Recuperado de https://secip.com/images/uploads/2018/09/1-FUNDAMENTOS-BASICOS-DE-ECOGRAF%C3%8DA.pdf
Pardell Peña, X. (2024). La ecografía y el ecógrafo. Authorea. Recuperado de https://www.authorea.com/doi/full/10.22541/au.172660489.98960333
DiagXimag. (n.d.). Especialistas en ecógrafos y fluoroscopios. Recuperado de https://diagximag.com/
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.


por Luis Daniel Fernádez | Feb 28, 2025 | Análisis de equipos
El modelo VIVIX-S 2530VW del fabricante Vieworks es un detector inalámbrico de panel plano para radiografía general diseñado específicamente para aplicaciones veterinarias. Ofrece una tecnología avanzada con conectividad inalámbrica y un diseño ligero, resistente y portátil con asas integrada, lo que facilita su transporte y portabilidad. Por tanto, destaca por ser una herramienta indispensable en el área de diagnóstico por imágenes para generar imágenes de rayos X con alta precisión y nitidez en pequeños y grandes animales.
¿Cuáles son sus principales características técnicas, ventajas y aplicaciones clínicas? A continuación, realizamos un análisis del equipo detallando cada uno de estos aspectos.
Características técnicas del detector VIVIX-S para veterinaria
Este detector de radiología digital de última generación proporciona una combinación de tecnología de alta resolución, un diseño compacto y portátil y una elevada resistencia. A su vez, es un equipamiento médico polivalente que se puede emplear en diferentes entornos, tanto en hospitales veterinarios como en clínicas móviles. En concreto, cuenta con las siguientes características técnicas:
Calidad de imagen superior
Gracias a su alta Modulación de Transferencia de Frecuencia (MTF) y Eficiencia Cuántica de Detección (DQE), este detector proporciona diagnósticos precisos y unas imágenes de rayos X con gran nitidez. Con un tamaño de píxel de 124, los detalles anatómicos de los órganos y tejidos internos se visualizan con una elevada definición. Por ello, es un equipo médico que tiene un papel clave en la evaluación de fracturas, tejidos blandos y estructuras óseas en animales.
Diseño portátil y ligero
El panel VIVIX-S 2530VW es fácil de emplear y manipular, ya que cuenta con un tamaño de 25,4 cm x 31,7 cm y un peso de 1,95 kg (incluyendo la batería). Pero, además de su diseño ergonómico y ligero, incorpora unas asas que facilitan su transporte, sumando comodidad y confort. Esto hace que sea un equipamiento médico ideal para todo tipo de profesionales, tanto los que trabajan en clínicas veterinarias como en entornos de campo.

Resistencia y durabilidad
Está diseñado para soportar condiciones difíciles y cuenta con la certificación IP67, lo que significa que es resistente tanto al polvo como al agua. Además, ofrece una gran estabilidad de temperatura, desde 0 a 40 grados Celsius.
Para comprobar su resistencia y durabilidad, ha sido probado contra caídas de hasta 1 metro y puede soportar cargas de hasta 400 kg. De este modo, se diferencia por ser un dispositivo que se puede emplear en el diagnóstico veterinario de grandes animales.
Batería de larga duración y carga versátil
La batería de iones de litio de 3400 mAh permite hasta 1.250 exposiciones en un ciclo de 15 segundos y una autonomía de 8 horas en modo de espera. Además, ofrece múltiples opciones de carga, como conexión USB-C, base de carga y un innovador sistema de carga magnética, garantizando una operación continua sin interrupciones.
Conectividad avanzada
Está equipado con conectividad Wi-Fi (802.11n/ac) y Ethernet Gigabit, por lo que el panel facilita la transmisión rápida de imágenes sin necesidad de cables, agilizando el flujo de trabajo en clínicas veterinarias. Además, su pantalla OLED integrada proporciona información en tiempo real sobre el estado de la batería y la conexión.
Ventajas del panel VIVIX-S 2530VW
Este panel plano ofrece múltiples beneficios para el equipo médico veterinario, optimizando el proceso de obtención de imágenes y mejorando la precisión diagnóstica.
- Portabilidad y facilidad de uso: Su diseño ligero y la opción de conectividad inalámbrica permiten su uso en distintas ubicaciones, desde clínicas hasta granjas o centros de rescate animal. Por este motivo, es un equipamiento que se puede utilizar en exámenes veterinarios de diferentes entornos.
- Alta calidad de imagen: Su avanzado procesamiento de imágenes, mediante la tecnología PureImpact™, mejora la calidad de imagen en contraste y nitidez. PureImpact™ es un algoritmo de postprocesamiento que incorpora detalles precisos sin artefactos visuales, como la delineación de tejidos blandos, el procesamiento del tórax sin cuadrícula y una resolución clara y definida.
- Durabilidad y resistencia: Su construcción robusta garantiza un rendimiento fiable y una mayor durabilidad, incluso en condiciones adversas. Por este motivo, este dispositivo se convierte en una buena inversión a largo plazo.
- Optimización del tiempo de trabajo: La rápida captura y transmisión de imágenes reduce los tiempos de espera en consulta, lo que se traduce en una mejor experiencia y atención veterinaria.
Integración de VIVIX-S con el software de adquisición de imágenes VXvue
Por otro lado, también incluye la integración con VXvue, un software de adquisición de imágenes radiográficas digitales diseñado específicamente para los detectores de la serie VIVIX-S de Vieworks. Este programa ofrece una solución integral para la adquisición y gestión de imágenes radiográficas, lo que permite maximizar la eficiencia y la precisión en entornos médicos y veterinarios. A continuación, se detallan sus principales funcionalidades:
Compatibilidad DICOM 3.0
El estándar de comunicación de imágenes médicas DICOM garantiza una integración y comunicación eficiente con otros sistemas de imágenes médicas, facilitando el almacenamiento y la transferencia de datos. Se encarga de la definición del formato y la estructura del archivo y, al mismo tiempo, establece un protocolo de comunicaciones para facilitar una conexión adecuada entre diferentes equipos, dispositivos y sistemas médicos.
Integración con el sistema PACS QXLink
A su vez, también se puede conectar con el sistema PACS QXLink de Vieworks, permitiendo una gestión centralizada y segura de las imágenes médicas y de los datos de los pacientes. Utilizando un sistema PACS, se puede acceder a las imágenes diagnósticas en cualquier momento y lugar a través de Internet. Por tanto, es una herramienta clave en el diagnóstico médico, ya que ofrece una gran flexibilidad en la visualización de los estudios.
Procesamiento avanzado de imágenes con PureImpact™
El algoritmo de postprocesamiento PureImpact™ proporciona un procesamiento avanzado de las imágenes, incrementando la calidad y la resolución de las radiografías. Destaca por generar detalles finos sin artefactos visuales, delineación precisa de tejidos blandos y eliminación de líneas de rejilla, incluso en radiografías de tórax sin rejilla.
Funciones automatizadas
Incluye herramientas como autoensamblaje de imágenes, recorte automático y etiquetado automático, que agilizan el proceso de adquisición de imágenes y mejoran su eficiencia operativa.
Gestión multitarea de pacientes
Permite manejar múltiples pacientes simultáneamente, facilitando la adquisición de imágenes de diferentes individuos en paralelo.
Interfaz multilingüe
El software está disponible en varios idiomas, incluyendo inglés, español, francés, italiano, alemán, ruso, chino y japonés, y ofrece la posibilidad de añadir otros idiomas según las necesidades del usuario.
Interfaz táctil optimizada
Este software está diseñado para su uso en tabletas y monitores táctiles. Además, presenta iconos y fuentes más grandes para una operación intuitiva, así como funciones especializadas. Entre ellas, el zoom con pinza y el desplazamiento táctil.
Personalización sencilla
Ofrece tres tipos de procesamiento de imágenes (suave, normal y duro) para adaptarse a las preferencias individuales de los profesionales veterinarios. A su vez, permite personalizar temas y diseños, incluyendo la rotación automática de la interfaz para monitores verticales.
Optimización para diversas aplicaciones
El software VXvue está configurado para su uso en radiografía general humana, veterinaria (con opciones específicas para perros, gatos, animales exóticos y equinos) y sistemas de rayos X móviles. Por ello, es un software que se adapta a las necesidades específicas de cada entorno clínico.
Usos y aplicaciones clínicas
El detector VIVIX-S 2530VW es una herramienta muy versátil que se adapta a diversas especialidades dentro de la medicina veterinaria. Algunas de sus principales aplicaciones incluyen:
- Diagnóstico por imagen en pequeños y grandes animales: Permite obtener radiografías de alta resolución para evaluar fracturas, lesiones articulares, enfermedades pulmonares y anomalías en órganos internos.
- Procedimientos quirúrgicos: Su capacidad de generar imágenes de alta precisión en tiempo real facilita el trabajo de los veterinarios durante cirugías ortopédicas y procedimientos invasivos.
- Exámenes dentales: La resolución detallada del panel es ideal para evaluar caries, infecciones y anomalías estructurales en la dentadura de perros, gatos y equinos.
- Evaluaciones ortopédicas y neurológicas: Es especialmente útil para detectar displasias, afecciones en la columna vertebral, problemas en las articulaciones y lesiones neurológicas.
Conclusión
VIVIX-S 2530VW es un detector inalámbrico para radiografía general en veterinaria que tiene una gran durabilidad, portabilidad y calidad de imagen. Su tecnología e innovación no solo facilitan un diagnóstico rápido y preciso, sino que también mejora su eficiencia en el entorno clínico y en la práctica veterinaria.
En 4D Médica, contamos con este equipamiento médico especializado en el área veterinaria. Si buscas una solución de radiografía digital completa y que se adapte a diferentes usos, este panel plano es una de las mejores opciones del mercado.
¿Necesitas más información? Contacta con nosotros y te ofreceremos un asesoramiento personalizado en función de tus necesidades.
Contactar con 4D
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.

por Luis Daniel Fernádez | Feb 14, 2025 | Análisis de equipos
La técnica PET TAC consiste en la integración de dos tecnologías de diagnóstico por imágenes en un mismo equipamiento médico: la Tomografía por Emisión de Positrones (PET) y la Tomografía Axial Computarizada (TAC). El primer prototipo PET-TAC se desarrolló en la Universidad de Pittsburgh en 1998 y su comercialización se inició en 2001, por lo que representa uno de los equipos más innovadores y actuales del área de diagnóstico por imágenes.
Un sistema PET TAC es un equipo médico híbrido que cuenta con una camilla y un sistema de adquisición de imágenes médicas compartido, por lo que incorpora las capacidades y beneficios de ambas técnicas en un solo equipo. La combinación de ambas tecnologías proporciona una imagen tomográfica que representa un corte transversal del organismo, ofreciendo información anatómica y funcional del interior del cuerpo humano.
Por un lado, la tecnología de Tomografía por Emisión de Positrones o PET aporta información funcional y molecular de los tejidos mediante el uso de un radiofármaco. Por tanto, permite cuantificar diversos procesos bioquímicos. Desde el metabolismo celular, el flujo sanguíneo y la síntesis proteica hasta el análisis de diferentes receptores. Por su parte, la Tomografía Axial Computarizada o TAC informa de las distintas densidades de los tejidos generando una imagen anatómica de alta resolución.
De este modo, al combinar ambas técnicas en un sistema integrado de PET TAC, se pueden generar imágenes anatómicas y funcionales de forma simultánea. Como resultado, se ofrecen diagnósticos clínicos más completos y eficientes, tanto a nivel de sensibilidad como de especificidad. Mediante su capacidad para detectar alteraciones funcionales antes de que sean visibles en estudios convencionales, el PET TAC es fundamental en la detección temprana de enfermedades y en la evaluación de la efectividad de los tratamientos. Especialmente, en enfermedades encológicas, neurológicas y cardiacas. En el siguiente artículo, analizamos cómo funciona y sus principales usos en la práctica clínica.
¿Cómo funciona el equipamiento híbrido PET TAC?
El protocolo de adquisición de imágenes médicas en un estudio PET TAC es similar al procedimiento de la técnica PET estándar. En un tomógrafo PET TAC, la adquisición del estudio consta de tres fases: la realización de un topograma, la realización de un estudio TAC que permitirá determinar la corrección de atenuación de la técnica PET y, por último, la adquisición de la Tomografía de Emisión de Positrones (PET). Analizamos cada una de estas fases a continuación:
1. Preparación del paciente
Antes de realizar un estudio PET TAC, se debe preparar correctamente al paciente con el objetivo de que las imágenes médicas obtenidas tengan una calidad óptima. En primer lugar, se administra un radiofármaco, siendo el más utilizado el Fluorodesoxiglucosa marcada con Flúor-18 (18F-FDG). Este compuesto permite detectar áreas de alta actividad metabólica que suelen surgir en ciertos tipos de cáncer, enfermedades neurológicas y cardiacas. El radiofármaco se administra de forma intravenosa y el paciente debe esperar entre 45 y 60 minutos para que se distribuya correctamente por el organismo antes de iniciar la adquisición de imágenes.
Para que la captación del radiofármaco sea óptima, el paciente debe seguir una serie de recomendaciones médicas:
- Permanecer en ayunas durante al menos 4-6 horas antes del estudio, lo que evita interferencias con el metabolismo de la glucosa.
- Mantenerse bien hidratado antes y después del procedimiento.
- Controlar los niveles de glucosa en sangre, ya que unos niveles elevados pueden afectar la captación del radiofármaco.
- Seguir instrucciones de reposo físico antes del estudio. Un movimiento excesivo antes del estudio puede generar acumulación no deseada de FDG en los músculos.
- En algunos casos, se indica un protocolo de respiración controlada para mejorar la calidad de la imagen TAC.
2. Posicionamiento del paciente en el tomógrafo
Una vez finalizado el período de espera tras la inyección del radiofármaco, se sitúa al paciente en la camilla del tomógrafo PET TAC. Para obtener imágenes de alta calidad y reducir errores en la superposición de imágenes PET y TAC, es fundamental que el paciente esté bien alineado y cómodo. A su vez, se le solicita al paciente que extienda los brazos sobre la cabeza si es posible, para reducir interferencias en las imágenes del tórax y abdomen. Por otro lado, se retiran objetos metálicos y elementos que puedan afectar la calidad de la imagen.
Posteriormente, se ajusta la posición de la camilla de acuerdo con la zona a examinar, asegurando que el cuerpo esté bien alineado con los detectores del tomógrafo. En este proceso, la inmovilidad del paciente es crucial para evitar imágenes borrosas y mejorar la precisión del diagnóstico.
3. Realización del topograma
El primer paso en la exploración del paciente es la realización de un topograma con el equipamiento PET TAC. Las imágenes se obtienen utilizando los rayos X en una posición fija, que puede ser anterior, posterior, lateral o en una orientación intermedia. La adquisición se realiza con un movimiento continuo de la camilla en un rango predeterminado. De este modo, se obtendrá una imagen anatómica similar a una proyección de rayos X, donde se podrán analizar las diferentes estructuras y tejidos internos.
Es importante que, durante el procedimiento, se ajuste el equipo y se definan los límites del estudio PET TAC. En función del modelo del tomógrafo, los campos de visión y la formación de las imágenes pueden ser distintos en las diferentes técnicas. Por ello, se debe verificar que todas las partes del cuerpo están dentro de la imagen con menor campo de visión, que son normalmente las del TAC.
4. Elaboración del estudio TAC
Una vez se ha definido el campo de visión del estudio PET TAC, la camilla del paciente se moviliza automáticamente para iniciar el diagnóstico TAC. En la prueba, se introduce un protocolo específico de respiración para hacer coincidir la imagen TAC y PET, ya que este último se adquiere con la respiración normal por parte del paciente.
La duración del estudio TAC depende de diversos parámetros: la extensión de la zona a explorar, la velocidad de rotación del tubo y la traslación de la camilla. El TAC permite obtener imágenes anatómicas detalladas mediante el uso de rayos X, lo que facilita la localización precisa de órganos y estructuras. En algunos casos, se puede administrar un medio de contraste para mejorar la visualización de estructuras vasculares o lesiones específicas.
Respecto a su duración, un estudio TAC de cuerpo completo utilizando el equipamiento híbrido es menor a un minuto. Esto se debe a que las imágenes obtenidas se utilizan para la corrección de atenuación en el estudio PET, lo que permite reducir significativamente el tiempo de adquisición. En los equipos PET, al utilizarse fuentes de germanio (Ge), el tiempo del procedimiento TAC asciende a 20 o 30 minutos. Con ello, se reduce la exposición a la radiación y mejora la experiencia del paciente.
5. Adquisición del estudio PET
Después del análisis TAC, se procede a la adquisición de imágenes PET, donde se captan los datos metabólicos de los tejidos. Para ello, la camilla se desplaza para posicionar al paciente en el campo de visión del tomógrafo PET, abarcando diferentes posiciones en la camilla para cubrir la región de interés a analizar. Todas estas áreas son las que cubren el rango explorado por el TAC.
El tiempo de adquisición del estudio PET puede oscilar entre 10 y 30 minutos. Esto depende de las posiciones de la camilla, el rango explorado, así como del equipo utilizado. Durante esta fase, las áreas del cuerpo con actividad metabólica anormal aparecen resaltadas en la imagen PET, lo que permite detectar tumores, infecciones o problemas neurológicos con gran precisión.
6. Reconstrucción de imágenes PET TAC
La reconstrucción se realiza de forma paralela a la adquisición de imágenes, lo que permite obtener resultados en pocos minutos. Este paso es fundamental para generar imágenes fusionadas de alta precisión, combinando la información metabólica del PET con la estructura anatómica detallada del TAC.
En este proceso, el tiempo de reconstrucción de cada corte de TAC es inferior a un segundo, por lo que, al terminar la adquisición de la última posición de la camilla, las imágenes PET están reconstruidas y disponibles para su análisis. Para lograrlo, se utilizan los algoritmos de reconstrucción disponibles en los tomógrafos PET con las correcciones de dispersión y atenuación determinadas a partir de las imágenes del TAC.
7. Análisis e interpretación de las imágenes
Una vez reconstruidas las imágenes, se procede a su análisis, donde los especialistas pueden analizar diferentes tipos de imágenes médicas:
- Imágenes PET sin corrección: Muestran la captación del radiofármaco en el cuerpo.
- Imágenes PET corregidas: Incorporan ajustes de atenuación para mejorar la precisión.
- Imágenes TAC: Ofrecen detalles anatómicos de la región explorada.
El software de fusión de imágenes permite superponer la información del PET y del TAC, facilitando la localización exacta de lesiones y su posterior análisis e interpretación.
¿Para qué se usa el PET TAC?
Es una técnica de diagnóstico que resulta esencial en diferentes especialidades médicas:
- Oncología: Permite la detección temprana de tumores, evaluación de metástasis y seguimiento del tratamiento.
- Neurología: Se utiliza para el diagnóstico de enfermedades como Alzheimer, Parkinson y epilepsia.
- Cardiología: Tienen un papel esencial en la evaluación del flujo sanguíneo y la detección de lesiones y anomalías en el corazón.
- Inmunología e infecciones: Ayuda a la identificación de procesos inflamatorios y enfermedades infecciosas.
Fuente || Canva
Aplicaciones clínicas del PET TAC
La tecnología PET TAC reúne las ventajas de una técnica de imagen anatómica y otra funcional. En el contexto médico actual, el uso de este equipamiento híbrido se utiliza en los siguientes casos:
Confirmar o descartar una patología tumoral maligna
La técnica PET puede analizar si una lesión es benigna o maligna, lo que puede evitar la realización de biopsias y otras pruebas diagnósticas invasivas. A su vez, permite la detección de procesos tumorales de forma precoz, antes de que se produzcan cambios anatómicos que puedan ser detectados por técnicas de imagen morfológicas.
Determinar la extensión tumoral
Tiene la capacidad de realizar estudios de cuerpo entero, lo que permite descartar o confirmar otras lesiones malignas simultáneas al tumor primario.
Detectar nuevas recurrencias tumorales
Mediante esta técnica, se pueden diferenciar procesos malignos y nuevos tumores que surjan de forma recurrente. Con ello, se puede optimizar la planificación del tratamiento de los pacientes.
Valorar la respuesta al tratamiento
Los cambios metabólicos producidos ante una respuesta adecuada a la quimioterapia se obserban antes en las imágenes PET que en otras técnicas de diagnóstico. Por tanto, este tipo de imágenes médicas son indicadores precoces de la respuesta tumoral. Su uso ayuda a determinar la continuación de determinados tratamiento o, por el contrario, su interrupción.
Conclusión
El uso del equipamiento híbrido PET-TAC es un avance crucial en el diagnóstico médico. Combina un análisis funcional y anatómico del interior del cuerpo humano en un solo dispositivo médico, por lo que es fundamental en el diagnóstico precoz del cáncer y otras enfermedades neurológicas y cardiológicas. La combinación entre tecnología y medicina sigue salvando vidas y la técnica PET TAC es un claro ejemplo de ello.
Si quieres obtener información sobre un equipo PET-TAC u otro equipamiento de radiodiagnostico, puedes contactar con nosotros. Nuestro equipo de 4D te dará asesoramiento para buscar la mejor solución para tu clínica u hospital.
Contactar con 4D
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.

por Luis Daniel Fernádez | Ene 31, 2025 | Análisis de equipos
La tomografía por emisión de positrones (PET) es la técnica de diagnóstico por imágenes más reciente y moderna. Se trata de un procedimiento de medicina nuclear que surgió en la década de los 70 en Estados Unidos y se implantó en España en 1995. Para realizar una explotación de tomografía por emisión de positrones, se administra de forma intravenosa un material radioactivo, denominado radiofármaco, y posteriormente se realiza el diagnóstico utilizando un equipamiento específico: el tomógrafo PET.
Este dispositivo médico cuenta con una cámara especial que permite visualizar los órganos internos a nivel molecular y celular, ofreciendo información sobre la actividad metabólica de los tejidos del cuerpo. Desde el análisis del flujo sanguíneo, el consumo de oxígeno, el metabolismo de la glucosa y proteínas, el transporte de aminoácidos y la división celular hasta la detección de cambios bioquímicos.
En la técnica PET, la radioación se detecta tras administrar el radiofármaco. Para ello, se necesita un tiempo de espera de entre 30 y 60 minutos para que la sustancia haga efecto y se distribuya por el organismo del paciente correctamente. Esta prueba de diagnóstico de imagen se emplea para desarrollar un estudio metabólico del interior del organismo, por lo que proporciona un complemento a la información anatómica que ofrecen procedimientos como la tomografía axial computarizada (TAC) o la resonancia magnética.
Uno de los últimos avances en esta área ha sido el desarrollo de equipos híbridos que combinan dos tecnologías en un mismo equipamiento médico. En 1998, se empezó a utilizar en la práctica clínica el tomógrafo PET TAC, un equipo que incorpora la técnica PET junto al TAC. Un año antes, en 1997, se creó el dispositivo híbrido PET RM de la mano de Mardsen y Cherry, que combina las imágenes anatómicas que aporta la resonancia magnética con los datos bioquímicos del PET. Sin embargo, no fue hasta el 2009 cuando la marca Phillips desarrolló el primer sistema integrado.
En la actualidad, el empleo de la tomografía por emisión de positrones permite diagnosticar enfermedades en sus etapas más tempranas y, a su vez, analizar la respuesta del paciente a determinados tratamientos. Su capacidad para analizar cambios funcionales antes de que ocurran daños estructurales en el organismo hace que sea clave en el diagnóstico y seguimiento de múltiples patologías, especialmente en oncología, neurología y cardiología.
En el siguiente artículo, analizamos en qué consiste esta técnica diagnóstica y el equipamiento médico, las ventajas y desventajas, así como sus aplicaciones en la práctica clínica.
¿Cómo funciona la tomografía por emisión de positrones PET?
El diagnóstico de tomografía por emisión de positrones consta de un proceso formado por diferentes etapas, que analizamos a continuación:
1. Administración del radiofármaco
El primer paso en un estudio PET es la administración de una sustancia radiactiva, denominada radiofármaco o radiotrazador. Este compuesto se introduce en el organismo generalmente por vía intravenosa, aunque en algunos casos puede administrarse por inhalación o vía oral.
El radiofármaco PET más utilizado es la fluorodesoxiglucosa (FDG). Está formado por una molécula similar a la glucosa que está marcada con flúor-18, un isótopo radiactivo. El principal motivo de emplear FDG es que las células con alta actividad metabólica, como las cancerosas, consumen más glucosa que los tejidos normales. Esto permite que el radiofármaco se acumule en las zonas de mayor metabolismo celular, facilitando su detección.
2. Distribución y espera
Tras la administración del radiofármaco, el paciente debe permanecer en reposo entre 30 y 60 minutos para que la sustancia se distribuya adecuadamente por el organismo. Durante este tiempo, se recomienda que el paciente se mantenga tranquilo y evite hablar o moverse en exceso, ya que la actividad muscular podría alterar la captación del radiotrazador y afectar la calidad de las imágenes.
3. Posicionamiento del paciente
Una vez que el radiofármaco ha sido absorbido por los tejidos, el paciente es colocado sobre una camilla deslizante que lo introduce en el interior del tomógrafo PET. Este equipo consta de un anillo de detectores que rodea al paciente y es capaz de registrar la radiación emitida por el radiofármaco. El procedimiento tiene una duración de entre 15 y 45 minutos, en función del tipo de estudio que se realice.
4. Diagnóstico mediante el tomógrafo PET
El radiofármaco inyectado en el paciente emite positrones, que chocan con los electrones del cuerpo, generando dos fotones gamma en direcciones opuestas. Los detectores del tomógrafo PET captan estos fotones gamma y registran la ubicación exacta de cada emisión. Posteriormente, el equipo médico se encarga de reconstruir una imagen tomográfica detallada con las zonas donde el radiofármaco se ha acumulado, reflejando la actividad metabólica de los tejidos y órganos.
5. Procesamiento y reconstrucción de imágenes
Una vez recopilados los datos, un software especializado procesa la información y genera imágenes tridimensionales de la distribución del radiofármaco en el cuerpo del paciente. Estas imágenes muestran las áreas con mayor actividad metabólica (hipercaptación) en colores más brillantes, mientras que las zonas con menor metabolismo aparecen con tonalidades más oscuras. Este mapa de actividad permite a los médicos identificar con precisión anomalías como tumores malignos, enfermedades neurodegenerativas o afecciones cardíacas.
6. Análisis e interpretación de resultados
Finalmente, los especialistas en radiología o medicina nuclear analizan las imágenes obtenidas para emitir un diagnóstico. Dependiendo del caso, la exploración PET puede combinarse con otras técnicas de imagen, como la tomografía computarizada (TAC) o la resonancia magnética (RM), así como utilizar equipos híbribos. Con ello, se podrá obtener una visión más completa de la anatomía y de la función de los órganos.
Fuente || Canva
Ventajas de la tomografía por emisión de positrones
La tomografía por emisión de positrones (PET) es una técnica de diagnóstico por imagen altamente avanzada que presenta los siguientes beneficios:
Detección precoz de enfermedades
Permite identificar anomalías metabólicas antes de que se produzcan cambios estructurales visibles en otras pruebas de imagen, lo que facilita el diagnóstico precoz de enfermedades. Entre ellas, el cáncer, el Alzheimer y enfermedades cardíacas.
Evaluación funcional en tiempo real
A diferencia de la tomografía computarizada (TAC) o la resonancia magnética (RM), que solo analizan la anatomía, la PET proporciona información sobre cómo funcionan los tejidos y órganos a nivel celular y molecular.
Técnica eficaz para detectar cáncer y metástasis
La PET es una de las herramientas más eficaces para la detección y localización del cáncer y sus metástasis, permitiendo conocer la extensión de la enfermedad y planificar el tratamiento adecuado.
Monitoreo de la respuesta al tratamiento
Se trata de una técnica diagnóstica que se utiliza para evaluar cómo está respondiendo un paciente a tratamientos de quimioterapia, radioterapia o inmunoterapia. De este modo, posibilita la realización de ajustes en la estrategia terapéutica en tiempo real.
Tecnología combinada para mayor precisión
La utilización de equipamientos híbridos permiten obtener información anatómica y funcional al mismo tiempo. En la actualidad, los equipos PET-TAC y PET-RM ofrecen los beneficios de utilizar dos técnicas en un solo estudio. Su utilización ayuda a mejorar la precisión diagnóstica y reducir la dosis de radiación que recibe el paciente hasta en un 50 %.
Desventajas de la tomografía por emisión de positrones
Sin embargo, también cuenta con una serie de limitaciones que es importante analizar:
Exposición a radiación ionizante
La técnica PET utiliza radiofármacos radiactivos que exponen al paciente a radiación ionizante. Aunque sus dosis son bajas y seguras, la cantidad de radiación incrementa de forma significativa cuando se utilizan varias técnicas diagnósticas.
Coste elevado y disponibilidad limitada
Es una técnica costosa debido a que se necesitan equipos especializados y el uso de radiofármacos. Estas sustancias requieren de una distribución rápida para no perder efectividad. Por tanto, una de sus desventajas es que limita la disponibilidad en determinados hospitales y regiones.
Tiempo de espera y duración del estudio
Antes de realizar la exploración PET, el paciente debe esperar entre 30 y 60 minutos tras la inyección del radiofármaco. De este modo, en comparación con otras técnicas de diagnóstico, el tiempo de espera incrementa la duración de la prueba.
Interpretación compleja de las imágenes
Las imágenes médicas obtenidas pueden ser difíciles de interpretar, ya que no toda la captación elevada de glucosa indica anomalías. Por tanto, se requieren pruebas alternativas para tener un diagnóstico más preciso.
Usos y aplicaciones clínicas
La tomografía por emisión de positrones se utiliza en diferentes especialidades médicas, concretamente en oncología, neurología y cardiología. ¿Cuáles son sus principales usos en la práctica clínica?
Oncología
- Detección temprana de tumores malignos.
- Identificación de metástasis y evaluación de la diseminación del cáncer.
- Valoración de la respuesta al tratamiento con quimioterapia o radioterapia.
- Diferenciación entre tumores benignos y malignos.
Neurología
- Diagnóstico temprano de enfermedades neurodegenerativas como Alzheimer y Parkinson.
- Localización de focos epilépticos en pacientes con epilepsia resistente a tratamientos.
- Evaluación de enfermedades psiquiátricas y trastornos neurocognitivos.
Cardiología
- Determinación de la viabilidad del músculo cardíaco en pacientes con infarto de miocardio.
- Evaluación del flujo sanguíneo y función cardíaca en enfermedades isquémicas.
Otras aplicaciones médicas
- Diagnóstico de enfermedades endocrinas, como trastornos de la glándula suprarrenal.
- Detección de infecciones y enfermedades inflamatorias crónicas.
- Evaluación de patologías gastrointestinales con afectación metabólica.
Conclusión
Tras analizar el funcionamiento de la tomografía por emisión de positrones (PET), podemos destacar que es una herramienta fundamental en la medicina nuclear para detectar enfermedades en sus etapas iniciales y evaluar la función metabólica de los diferentes órganos y tejidos.
¿Quieres obtener más información acerca de los equipos PET? Contacta con nosotros y te ofrecemos un asesoramiento personalizado para analizar el equipo médico que necesitas en tu clínica u hospital.
Contactar con 4D
Luís Daniel Fernández Pérez
Director de Diagximag. Distribuidor de soluciones y equipamiento médico de diagnóstico por imagen.

por Kiko Ramos | Ene 17, 2025 | Análisis de equipos
La radioprotección es el conjunto de medidas, normas y prácticas destinadas a proteger tanto a las personas como el medio ambiente y el entorno de los efectos perjudiciales de la radiación ionizante. En el ámbito clínico, la radioprotección tiene como objetivo garantizar que el uso de la radiación en procedimientos diagnósticos y terapéuticos sea seguro para los pacientes y para el personal sanitario, minimizando los riesgos asociados.
¿Qué es la radioprotección?
La radiación ionizante es una herramienta fundamental en la medicina moderna. Se emplea en procedimientos de diagnóstico por imágenes que utilizan los rayos X, como la radiografía convencional, la radiología digital, la fluoroscopia, la tomografía computarizada (TAC) y la radiología intervencionista, una rama de la radiología que diagnostica y trata diversas patologías mediante procedimientos mínimamente invasivos. A su vez, también se utiliza en tratamientos de radioterapia, cuyo objetivo es la destrucción de células y tejidos tumorales mediante la radiación, y en la medicina nuclear.
Sin embargo, su uso indebido o excesivo puede tener consecuencias nocivas para la salud de las personas. Entre ellas, destacan los daños en los tejidos o el incremento del riesgo de cáncer a largo plazo. Por este motivo, tiene una gran importancia en el entorno clínico y requiere de una gestión adecuada. En este sentido, la disciplina de la Protección Radiológica, en la que trabajan profesionales como físicos, médicos, biólogos e ingenieros, actúa para que el desarrollo y la aplicación de tecnologías que utilizan radiaciones ionizantes sean seguras.
Principios básicos de la radioprotección
El Sistema de Protección Radiológica se basa en tres principios fundamentales que han sido establecidos por la Comisión Internacional de Protección Radiológica (ICRP):
1. Justificación
Todo procedimiento que implique el uso de radiación ionizante debe estar médicamente indicado. Esto significa que los beneficios del procedimiento deben superar claramente los riesgos asociados a la exposición radiológica.
2. Optimización (Principio ALARA)
La exposición debe mantenerse “tan baja como sea razonablemente posible”. Este principio recibe el nombre de ALARA por sus siglas en inglés y garantiza que se utilice la menor dosis necesaria para obtener resultados clínicos.
3. Limitación de dosis
Se deben establecer límites estrictos de dosis para proteger tanto al personal sanitario como a los pacientes, evitando que la exposición supere los niveles considerados seguros. Este principio se orienta a la protección de las personas que se exponen a fuentes de radiación.
Aplicación del Sistema de Protección Radiológica en el entorno clínico
En el entorno clínico, el Sistema de Protección Radiológica se aplica a través de un enfoque estructurado que incluye los siguientes aspectos:
Diseño y mantenimiento de las instalaciones
Las salas de rayos X, tomografías computarizadas o TAC y radioterapia deben estar equipadas con blindajes adecuados que minimicen la dispersión de la radiación. A su vez, resulta fundamental realizar inspecciones periódicas para garantizar el correcto funcionamiento de los equipos médicos y que no emitan una dosis de radiación innecesaria.
Control de calidad de los equipos
Se deben implementar programas de mantenimiento preventivo y calibración para asegurar que los equipos operan de forma eficiente dentro de los límites establecidos. Otro aspecto clave es incorporar tecnologías avanzadas que permitan ajustar automáticamente las dosis de radiación según las características del paciente. Para ello, el equipamiento médico de radiología digital permitirá optimizar la cantidad de radiación, incrementando la seguridad en el entorno sanitario, tanto para el personal médico como para los pacientes.
Formación del personal
Una de las estrategias para fomentar la radioprotección en el ámbito clínico es capacitar a los profesionales sanitarios sobre el uso seguro del equipamiento médico que emite ondas ionizantes y que, a su vez, tengan conocimiento sobre los tres principios de radioprotección. De este modo, a través de una adecuada formación, se podrá promover una cultura de seguridad que asegure la aplicación de buenas prácticas en el trabajo diario dentro del sector sanitario.
Medidas de protección radiológica
La protección radiológica en el entorno clínico es fundamental para garantizar la seguridad de los pacientes y del personal sanitario frente a los riesgos asociados a la radiación ionizante. Para ello, se implementan diversas estrategias y herramientas diseñadas para minimizar la exposición innecesaria, respetando los principios de justificación, optimización y limitación de dosis.
Protección del personal sanitario
El personal que trabaja en áreas donde se utiliza radiación ionizante debe estar adecuadamente protegido para evitar una exposición acumulativa que pueda representar un riesgo a largo plazo. Entre las principales medidas se incluyen:
- Equipos de protección personal (EPP): Los profesionales deben utilizar delantales plomados, protectores tiroideos, gafas plomadas y guantes que estén diseñados específicamente para reducir la exposición directa a la radiación.
- Monitoreo de dosis: Es obligatorio que el personal sanitario registre la cantidad de radiación acumulada. Este monitoreo permite asegurar que la dosis no supera los límites establecidos por las normativas vigentes.
- Rotación del personal: Para minimizar el tiempo de exposición, se organiza la rotación del personal en tareas que implican el manejo de equipos emisores de radiación. De esta forma, se distribuye equitativamente la carga de exposición.
Conoce nuestros equipos de protección de 4D Médica
Protección del paciente
Los pacientes también deben estar protegidos de la exposición innecesaria a la radiación, especialmente considerando que suelen estar expuestos de manera puntual pero con altas dosis en algunos procedimientos diagnósticos o terapéuticos. Las medidas más relevantes son:
- Colimación: Es fundamental limitar el área del cuerpo que se expone a la radiación, utilizando sistemas de colimación que enfoquen el haz de radiación solo en la zona de interés. Esto reduce la cantidad de tejido irradiado y, por ende, los riesgos asociados.
- Protocolos optimizados: Los equipos modernos permiten ajustar los parámetros de exposición (como la energía y el tiempo de radiación) según las características específicas de cada paciente. Con ello, se logra suministrar una dosis mínima sin comprometer la calidad de las imágenes médicas o el tratamiento.
- Control de repeticiones: Para evitar repeticiones innecesarias de estudios radiológicos, es esencial que el personal esté bien capacitado y que los equipos funcionen de manera óptima. Esto asegura que las imágenes obtenidas sean de calidad diagnóstica en el primer intento.
Señalización y delimitación de áreas
Las instalaciones que utilizan radiación ionizante deben contar con una correcta señalización y control de acceso para proteger a quienes no estén involucrados en los procedimientos. Estas medidas incluyen:
- Señalización: Se deben colocar carteles visibles que indiquen zonas de riesgo radiológico y los niveles de exposición, advirtiendo a las personas de la necesidad de utilizar protección adecuada o evitar la entrada.
- Delimitación de áreas: Se debe restringir el acceso a las áreas donde se emplea radiación ionizante. Su uso se debe limitar al personal autorizado, lo que permite evitar exposiciones accidentales de terceros o del público general.
Conclusión
La radioprotección en el entorno clínico es una responsabilidad compartida que requiere la colaboración de profesionales, pacientes y entidades reguladoras. Aplicar los principios y las medidas de protección no solo garantiza la seguridad, sino también mejora la calidad de la atención médica.
Si quieres obtener más información sobre equipos de protección u equipamientos de diagnóstico médico, puedes contactar con nosotros. Nuestro equipo de 4D te dará asesoramiento para buscar la mejor solución para tu clínica u hospital.
Contactar con 4D
Kiko Ramos
CEO de 4D Médica. Experto en comercialización y distribución de equipamiento médico.