Los rayos X son una forma de radiación electromagnética, similar a la luz visible. Esta técnica médica se creó en 1895 por el físico Wilhem Conrad Röntgen, cuyos hallazgos dieron lugar al desarrollo de la práctica radiológica. Se trata de un método esencial en el campo de la medicina y se emplea mediante un equipamiento específico: las máquinas de rayos X. Los rayos X son capaces de penetrar la materia, por lo que pueden traspasar la mayoría de objetos y tejidos, incluido el cuerpo humano. Una vez atraviesan el organismo, los rayos X llegan a una placa radiográfica o computadora donde se generan las imágenes digitales, que se conocen como radiografías.
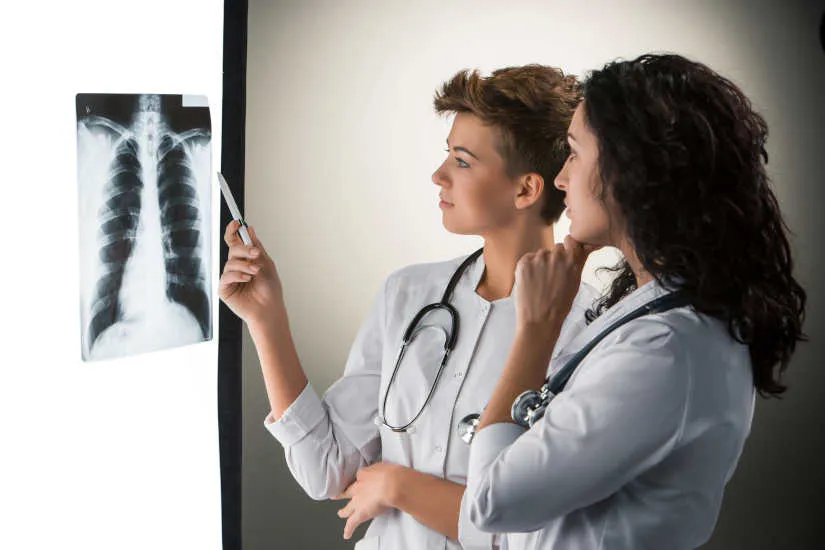
Las radiografías son un tipo de diagnóstico por imágenes y se emplean para analizar las diferentes áreas internas del organismo. Las imágenes que se producen se visualizan en diferentes tonos de blanco y negro, puesto que cada tejido permite el paso de una determinada cantidad de haces de rayos X. Los materiales densos, como los huesos y metales, aparecen en color negro, mientras que los músculos y los elementos grasos aparecen en tonalidades grises. En algunos tipos de radiografías, se introduce un medio de contraste, como yodo o bario, para que los tejidos se pueden visualizar en las imágenes con mayor detalle.
Los rayos X se pueden utilizar solos, como en los equipos de radiología convencional, o combinados con otras técnicas, como la tomografía computarizada o TAC. En el siguiente artículo, explicamos cómo funcionan los rayos X, para qué se utilizan y los tipos de máquinas de rayos X que existen.
¿Cómo funcionan las máquinas de rayos X y las radiografías?
Para la creación de imágenes en una radiografía convencional, el paciente se coloca detrás de una pantalla que bloquea la radiación y acciona el equipo de rayos X. Durante el procedimiento, la parte del cuerpo a analizar se sitúa entre la fuente de rayos X y un detector de rayos X.
Los rayos X que atraviesan los tejidos quedan registrados en una placa detectora de radiación. Y, en función de la densidad de los tejidos, traspasará una determinada cantidad de radiación, produciendo una imagen que muestra los distintos grados de densidad de las estructuras internas del organismo. A mayor densidad del tejido, más cantidad de rayos X traspasa y más blanca es la imagen generada. ¿Cómo se visualizan los diferentes tejidos?
- El metal tiene un color blanco.
- El hueso aparece casi blanco.
- La grasa, el músculo y los líquidos se muestran con sombras, en diferentes tonos de gris.
- El aire y el gas se visualizan en color negro.
Principales usos de los rayos X
Los rayos X tienen múltiples usos en el área de la medicina. Las radiografías se utilizan para el diagnóstico de enfermedades y lesiones, como técnica de apoyo para realizar procedimientos quirúrgicos, como tratamiento terapéutico, en procedimientos mínimamente invasivos y para la detección temprana de enfermedades. A continuación, analizamos los diferentes procedimientos donde se usa la tecnología de rayos X para diagnosticar y tratar enfermedades:
1. Radiografía diagnóstica
Se recurre a los rayos X como prueba diagnóstica para detectar fracturas óseas, tumores y masas anormales, neumonía, así como lesiones, calcificaciones, objetos extraños, obstrucciones intestinales y problemas dentales.
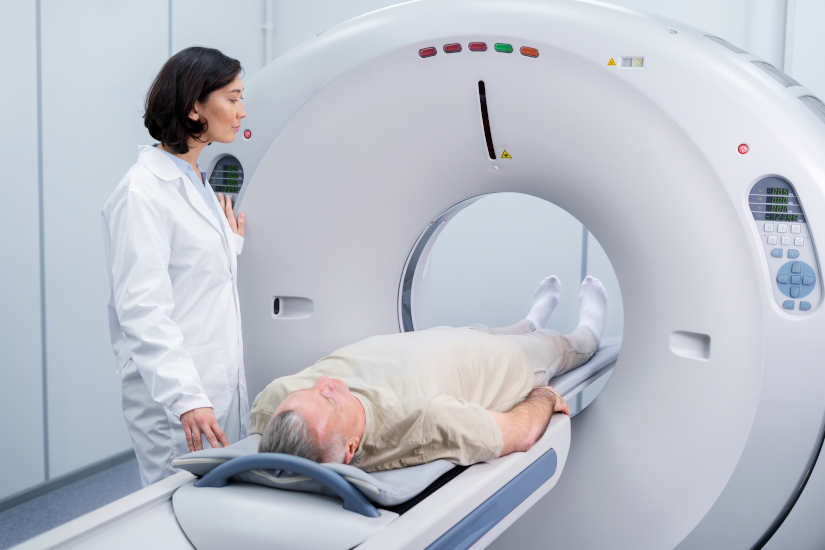
2. TAC o tomografía computarizada
Combina la técnica de los rayos X junto con la tomografía computarizada o TAC para crear imágenes transversales del cuerpo. Posteriormente, se pueden combinar para generar una imagen tridimensional de rayos X. Las imágenes por TAC son más detallas que las de una radiografía convencional y permiten que los profesionales puedan analizar las estructuras internas del cuerpo desde diversos ángulos.
3. Mamografía
La radiografía del seno se usa para detectar trastornos de la mama, principalmente el cáncer de mama. El tejido mamario es sensible a la radiación, por lo que para minimizar la exposición a la radiación se utilizan unidades de mamografía especiales y equipos de radiología digital.
4. Fluoroscopia
Se utiliza conjuntamente los rayos X y una pantalla fluorescente para obtener imágenes en tiempo real del movimiento dentro del cuerpo. También se utiliza para analizar procesos de diagnóstico, como seguir el camino de un agente de contraste.
Uno de los usos de la fluoroscopia es analizar el movimiento del corazón y los latidos. Para ello, se utilizan agentes de contraste radiográficos para ver el flujo sanguíneo del músculo cardiaco, los vasos sanguíneos y los órganos. Este tipo de técnica también se usa para guiar un catéter roscado internamente durante la angioplastia cardíaca, un procedimiento mínimamente invasivo para abrir las arterias obstruidas que suministran sangre al corazón.
5. Uso terapéutico de radioterapia para el tratamiento del cáncer
Otro de los usos de los rayos X es como técnica terapéutica para destruir tumores y células cancerosas. La dosis de radiación utilizada para tratar el cáncer es más alta que la radiación utilizada en las pruebas de diagnóstico. Este tipo de radiación terapéutica puede provenir de un equipo de rayos X o de un material radiactivo que se coloca en el cuerpo o en torrente sanguíneo.
Tipos de máquinas de rayos X
¿Qué tipo de máquinas de rayos X existen en el mercado? Podemos diferenciar el siguiente equipamiento médico que utiliza esta tecnología:
Máquinas de rayos X convencionales
Son los equipos más básicos y están diseñados para obtener imágenes estáticas de las estructuras internas del cuerpo. Se utiliza para diagnosticar fracturas óseas, evaluación pulmonar mediante una radiografía de tórax y la identificación de problemas dentales.
Máquinas de rayos X portátiles
Este tipo de máquinas de rayos X son ligeras, compactas y portátiles, por lo que se pueden trasportar con facilidad. Se usan en emergencias y en áreas rurales, así como para atender a pacientes que no pueden ser trasladados.
Máquinas de rayos X digitales
Reemplazan las placas de película con detectores digitales para desarrollar un diagnóstico en tiempo real y las imágenes generadas tienen una alta resolución y son de mayor calidad.
Sistemas de fluoroscopia
Son equipos específicos que utilizan la tecnología de los rayos X para observar procesos dinámicos en el cuerpo en tiempo real. Se recurre a este tipo de máquinas para procedimientos quirúrgicos mínimamente invasivos, estudios gastrointestinales y diagnósticos ortopédicos.
Máquinas de mamografía
Están diseñadas para realizar estudios de tejidos mamarios. Son fundamentales para la detección de tumores, anormalidades y cáncer de mama. En este caso, la emisión de rayos X es de baja energía para poder analizar mejor los tejidos blandos que componen las mamas.
Equipos de tomografía computarizada o TAC
Estos equipos están diseñados con un sistema avanzado que utiliza los rayos X para crear imágenes detalladas y tridimensionales del cuerpo. Tiene una alta precisión y se usa para evaluar lesiones internas, tumores, así como estudios cerebrales, torácicos, abdominales y de extremidades.
C-arco
Estas máquinas de rayos X cuenta con un brazo en forma de C que emite los rayos X desde un extremo y captura las imágenes digitales en el otro extremo. Se recurre los C-arco para realizar procedimientos quirúrgicos guiados por images y en intervenciones ortopédicas y cardiovasculares. Ofrece un análisis con mayor profundidad, ya que el área a analizar se puede visualizar desde diferentes ángulos.
Máquinas de rayos X dentales
Este tipo de dispositivos están creados para captar imágenes sobre los dientes y las diversas estructuras maxilofaciales. Por un lado, están los equipos intraorales que capturan imágenes del interior de la boca y, por otro lado, encontramos los equipos extraorales que incluyen sistemas panorámicos que realizan imágenes completas de la mandíbula y de la boca. Se utilizan, principalmente, para el diagnóstico de caries, enfermedades periodontales y planificación de ortodoncias.
Máquinas de rayos X para densitometría ósea
Se utilizan los rayos X para medir la densidad mineral ósea, por lo que se usa para diagnosticar osteoporosis y realizar el seguimiento del tratamiento de pérdida ósea.
Conoce nuestros equipos de 4D Médica
Conclusión
En conclusión, los rayos X son una técnica muy completa que tiene una gran cantidad de usos en el campo de la salud y, en función de cada necesidad médica, existe un equipamiento específico de rayos X para analizar, estudiar y tratar diversas enfermedades.
Si tienes interés en adquirir una máquina de rayos X para tu clínica, centro de salud u hospital, en 4D Médica somos especialistas en venta de equipos médicos radiológicos y ofrecemos un óptimo servicio postventa. Pregúntanos sin compromiso por nuestros equipos.
Contactar con 4D Médica
Kiko Ramos
CEO de 4D Médica. Experto en comercialización y distribución de equipamiento médico.